Пневмония у детей: симптомы, лечение и профилактика воспаления легких у ребенка
Содержание:
- Пневмония заразна?
- В Оренбуржье из-за пневмонии ввели карантин в трех школах
- Эпидемиологические понятия
- Симптомы ротавирусной инфекции
- Почему уходят из жизни даже молодые
- Дополнительные профилактические меры
- Как в это время жила семья
- Закрытие детского сада на карантин: что дальше?
- Что это за заболевание?
- Как попал в реанимацию и вылечился
- Книги
- СанПиН
- Профилактика пневмонии у детей
- Коротко о заболевании
Пневмония заразна?
Пневмония (воспаление легких) имеет чаще всего бактериальную природу. Пневмония является острым инфекционным заболеванием.
Причиной развития пневмонии может явиться почти любой микроорганизм. Это зависит от ряда факторов: возраст больного, место, где он заразился – дома или в больнице, если в больнице, то в каком отделении, состояние иммунитета и здоровье организма в целом. Пневмония – это вторичное заболевание, и возникает оно как осложнение других заболеваний.
Основными симптомами пневмонии являются усиливающийся кашель, который долгое время не проходит, простуда или грипп, которые не проходят больше недели, ухудшение состояния больного после временного улучшения, применение парацетамола не помогает при высокой температуре, появляется отдышка при невысокой температуре, бледность кожи на фоне простудных симптомов, приступ кашля при попытке глубоко вдохнуть.
Многие задаются вопросом: заразна ли пневмония? До недавнего времени считалось, что воспаление легких – это не заразное заболевание. Однако последние данные показывают, что пневмония заразна.
В 1994 году в США были проведены масштабные исследования этого заболевания, и выяснилось, что пневмония занимает четвертое место среди причин смертей. Более того, 36 % медицинского персонала, работающего в отделениях пульмонологии, ежегодно заболевают воспалением легких. Тем более в последние двадцать лет по всему миру были случаи эпидемий пневмонии (самая большая охватила в 2002 году Китай, Вьетнам и Сингапур).
Пневмония заразна для людей с ослабленным иммунитетом: перенесших операцию, женщин после родов, людей, перенесших простудные заболевания или грипп, больных СПИДом. Дополнительно риску заболевания пациентов могут подвергнуть хронические заболевания: астма, рак, диабет, сердечная недостаточность.
Также пневмония заразна для следующих категорий людей: курильщиков, детей до 1 года, людей в возрасте от 65 лет, людей, злоупотребляющих алкоголем. Для всех людей, которые находятся в категории риска возникновения заболевания показана прививка от пневмонии.
Заболевание передается воздушно-капельным путем от больного человека к здоровому.
Развитию воспаления легких могут поспособствовать сильное переохлаждение, физические и нервно-психические нагрузки.
Воспаление легких – серьезное заболевание, которое требует обязательного лечения под присмотром врача и долгого диспансерного наблюдения. После того, как были ликвидированы воспалительные явления в легких, могут проявиться последствия пневмонии. Часто у людей, перенесших пневмонию, в легких остаются очаги склерозирования, возникают спайки, появляются участки спавшегося легкого. Это приводит к кислородному голоданию, ослабляет иммунитет, провоцирует снижение сопротивляемости инфекциям. На ранней стадии болезни может проявляться кишечный токсикоз. Воспаление легких может привести к расстройствам периферического кровообращения и сердечной недостаточности.
Последствия пневмонии могут проявляться как в ранний период течения болезни, так и на фоне улучшения состояния пациента.
Осложнениями воспаления легких могут быть острая дыхательная недостаточность, плеврит, менингит, абсцесс, гангрена лёгкого, отёк легких, эндокардит, сепсис.
Лечение воспаления легких необходимо проводить обязательно под наблюдением врача, который сможет подобрать правильную терапию для восстановления нормальной структуры пораженных легких и их функций. В период обострения заболевания, когда пневмония заразна, лечение нужно проводить в стационаре.
Как уже было сказано ранее, пневмония — достаточно серьёзное и опасное заболевание, при первых симптомах лучше обратиться к врачу, во избежание осложнений.
Будьте внимательные к своему здоровью и берегите себя!
fb.ru>
Другие статьи
- Пневмония заразна или нет как передается
- Можно ли заразиться пневмонией от другого человека
- Прививка против пневмонии
- Вирусная пневмония симптомы у взрослых
- Причины пневмонии у взрослых
- Микоплазма пневмония лечение
- Дыхательная гимнастика при пневмонии видео
- Как умирают от пневмонии
- Антибиотики при пневмонии у взрослых название
- Микоплазменная пневмония
- Хламидия пневмония
- Антибиотики при пневмонии у взрослых в таблетках
В Оренбуржье из-за пневмонии ввели карантин в трех школах
По данным регионального управления Роспотребнадзора, область охватила вспышка внебольничной пневмонии. Тенденция к росту заболеваемости наблюдается в таких городах, как Орск, Оренбург и Бузулук, в Абдлинском, Ясненском и Соль-Илецком городских округах.
С 15 ноября на карантин закрылись СОШ №5 в Соль-Илецке, СОШ №15 в Орске и СОШ №2 в Ясном.
Областной Роспотребнадзор бьет тревогу, поскольку каждую неделю в регионе регистрируются порядка 300 новых вспышек пневмонии. 40 % больных — школьники.
Представители ведомства рекомендовали региональному минздраву принять соответствующие меры с целью предупредить распространения внебольничной пневмонии.
Эпидемиологические понятия
Изначально кажется, что понятия вспышка и эпидемия схожи, а то и вовсе имеют одинаковое значение. На самом деле подобные утверждения неверны. Давайте разберемся:
Вспышка – речь идет о превышении порога заболеваемости, когда количество больных в пределах социальной группы, учреждения или целого предприятия, преодолевает определенный процент. Очень часто вспышки бывают сезонными и они легко отслеживаются. Ведь в большинстве случаев даже в большой организации, многие люди знают друг друга. О вспышке также свидетельствует повальные уходы на больничный.
Эпидемия – гораздо более серьезная ситуация, когда процент заболеваемости поднимается выше определенного ординара в масштабах целой страны, региона или города. Процент заболевших, характеризующий эпидемию, зависит от количества обращений в городские больничные учреждения, то есть ведется учет официально зарегистрированных случаев пневмонии. Продолжительность вспышки воспаления легких обычно варьируется в пределах нескольких месяцев.
Существует еще один термин, характеризующий массовую подверженность населения какому-либо заболеванию в определенный период – пандемия. Речь идет о заражении определенной болезнью соседствующих стран, целого континента или даже Земного шара.
Эпидемии и пандемии начинаются преимущественно в тех случаях, когда появляется новый штамм бактерий или вирусов, к которым иммунитет человечества не приспособлен. Иными словами, организм не в состоянии сопротивляться какому-то микробу или вирусу, из-за чего заболевает множество людей.
Симптомы ротавирусной инфекции
Сначала пациент замечает повышение температуры, заложенность носа, першение в горле, боль во время глотания. Однако вскоре симптомы усиливаются:
- Увеличение температуры тела, часто до 39 °C. Она может оставаться высокой 2-3 дня. Повышению температуры иногда сопутствуют головные боли, отсутствие аппетита, слабость, вялость и ломота в теле. При ротавирусной инфекции температура снижается плохо.
- Рвота появляется через несколько часов после повышения температуры. Бывает несколько раз в день и только в первые дни болезни.
- Диарея. Проявляет себя частым жидким (реже кашеобразным) стулом. Зачастую он обильный и имеет пенистую консистенцию. Как правило, цвет желтый без слизи или крови. Редко цвет меняется в сторону зеленого и имеет примесь слизи. Диарея длится 3-6 дней.
- Часто больных беспокоят боли в животе – схваткообразные или постоянные.
- У малышей нередко урчит в животе и идет вздутие.
- В сложных случаях возможно головокружение, адинамия, обморочное состояние, судороги мышц конечностей.
Справка! У взрослых симптоматика, как правило, проявляется менее остро.
Почему уходят из жизни даже молодые
80-90% жертв коронавируса — это люди старшего возраста, отметила доктор Ревель-Муроз. Но, к сожалению, уходят из жизни и молодые.
«Причины смертей молодых разные. Есть поздние обращения за медицинской помощью, а есть изначально тяжелое течение заболевания. У одних поражение легких ограничивается 5-20%, у других достигает 90%», — пояснила врач.
«Есть генетическая предрасположенность: определенные типы рецепторов, на которые фиксируются вирусы. У болеющих тяжело таких рецепторов больше. Тяжесть течения заболевания зависит также от реактивности организма и от количества вируса, которое человек получил изначально. К примеру, мы видим рост заболевших после скоплений людей, открытия учреждений. Наступила жара — через две недели увидели рост», — добавила она.
Дополнительные профилактические меры
Профилактика пневмонии в любом возрасте подразумевает не только основные, но и дополнительные процедуры. Они помогают облегчить состояние больного и не допустить воспаления. Речь идет об употреблении лекарственных растений, действие которых направлено на укрепление иммунитета и поддержание защитных функций организма. Целебные отвары и настои могут включать в себя такие компоненты:
 Прополис для профилактики пневмонии
Прополис для профилактики пневмонии
- Пчелиный клей – прополис, состоящий их жизненно важных микроэлементов, минералов, витаминов.
- Мед является природным антибактериальным средством. Его принимают при отсутствии аллергических реакций.
- Ромашка аптечная, обладающая укрепляющим, противовоспалительным, болеутоляющим действием. Можно применять другие травы с таким же эффектом.
- Мать-и-мачеха, корень солодки, чабрец, имбирь – успешно лечат простуду и любой вид кашля.
Прием лекарственных трав обязательно согласовывается с лечащим доктором, так как травы подходят не всем людям
Особенно такие напитки нужно осторожно принимать беременным женщинам
Наравне с фитотерапией проводят специальный комплекс дыхательных упражнений. Процедура способна укрепить стенки легких, чтобы они легче смогли справиться с пневмонией.
Дополнительные профилактические мероприятия от пневмонии несложно выполнять в повседневной жизни. Каждый человек должен выбрать для себя оптимальный вариант, чтобы в будущем избежать опасной болезни и приема антибиотиков.
Как в это время жила семья
Коронавирус подтвердился и у обоих детей Андрея, у супруги результат анализа был отрицательным. Сначала они все были дома на карантине, никуда не выходили, к ним с проверками приезжала милиция, продукты покупали и оставляли около двери соседи по площадке.
 Близкие и друзья поддерживали Андрея, соседи покупали его семье продукты и оставляли около двери, пока те были на карантине
Близкие и друзья поддерживали Андрея, соседи покупали его семье продукты и оставляли около двери, пока те были на карантине
В один из дней у старшей дочери Андрея поднялась температура, появилась одышка и ее положили в детскую инфекционную больницу.
Младший сын оставался с супругой дома, пока тесты на коронавирус не показали отрицательный результат. 24 апреля карантин с квартиры сняли.
— Жене закрыли больничный, ребенку дали справку, но там не написали, что у него был коронавирус, а указали, что он контакт 1-го уровня.
Вернувшись домой из больницы, Андрей написал сообщение в вайбер-чате своего дома и рассказал соседям, что у него был коронавирус. Думал, что люди могут негативно отреагировать, но все стали его благодарить за информацию и желать скорейшего выздоровления.
— Я часто вижу в «Одноклассниках» посты о том, что коронавирус — это всемирный заговор, что это простой грипп и это кому-то выгодно, люди ставят лайки этим постам. Но меня это удивляет. Мне 44 года, у меня нет хронических заболеваний, но я понял, что коронавирус может ударить по каждому. Сейчас мне хочется донести как можно до большего числа людей, что это не такое уж и легкое заболевание, что за собой надо следить, чтобы заподозрить болезнь вовремя: несложно три раза в день померить себе температуру и хотя бы таким образом контролировать свое состояние здоровья.
Закрытие детского сада на карантин: что дальше?
После того, как группу закрыли на карантин, вводятся ограничения на посещение помещений и площадок другими детьми. Если средние и старшие школы, учреждения дополнительного образования на время введения карантина перестают функционировать, то детские сады продолжают работать, но в особом режиме. Сотрудники в объявленный период “тревоги” внимательнее наблюдают за воспитанниками на предмет соблюдения ими гигиены и санитарных правил.
Во время карантинных мероприятий не рекомендуется проводить культурно-массовые мероприятия, музыкальные выступления, фестивали, спортивные соревнования, утренники, общие факультативы. Переносится и время дополнительных занятий, чтобы дети из разных групп не пересекались.
Медицинские работники детского сада ежедневно осматривают воспитанников в период карантина и дают рекомендации. У детей измеряют температуру, следят за аппетитом, активностью, их общим состоянием. Категорически запрещается проводить вакцинацию и прививать детей во время карантина.
Персонал детского сада и родители заболевших детей во время карантина должны проводить процедуры согласно следующим требованиям:
-
утром и вечером делать влажную уборку помещений с применением моющих средств;
-
дезинфицировать помещения;
-
проводить кварцевание с помощью специальных медицинских ламп;
-
обрабатывать антисептиками игрушки и детскую посуду в столовой;
-
проветривать комнаты во время прогулок детей и на обеде.
Придерживаясь таких элементарных правил во время объявления карантина в детском саду, можно не только уберечь здоровых детей от заражения, но и помочь уже заболевшим детям поскорее выздороветь.
По мнению многих специалистов, в раннем возрасте дети легче переносят контакт с различными вирусами. Заболевания протекают быстрее, не так болезненно и, в основном, без осложнений. Карантинные мероприятия помогут ребенку избежать встречи с инфекцией или вирусом, изоляция не допустит распространения недуга. Медики рекомендуют родителям, чьи дети не посещают детский сад по причине карантина, установить для них домашний режим. Необходимо минимизировать контакты с другими детьми, создать максимально комфортные условия, чтобы усилить детский иммунитет. Так организм будет активнее сопротивляться вирусам.
Что это за заболевание?
Кишечная инфекция – это группа заболеваний, основными симптомами которой являются интоксикация, нарушения со стороны желудочно-кишечного тракта, повышение температуры тела.
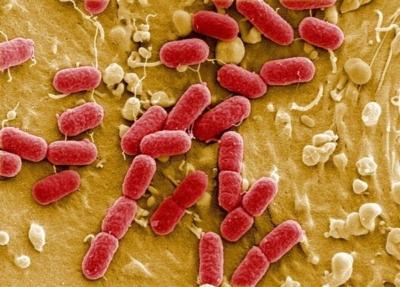
Кишечные инфекции провоцируются патогенной микрофлорой – простейшими, бактериями, вирусами.
Независимо от этиологии заболевания, все кишечные инфекции обладают схожей симптоматикой, но при этом имеются и строго индивидуальные признаки, которые позволяют точно определить возбудителя.
Заражение кишечной инфекцией происходит при попадании патогена в пищеварительный тракт через пищу и воду.
Самыми распространенными возбудителями патологии являются:
- золотистый стафилококк;
- холерный вибрион;
- некоторые опасные штаммы кишечной палочки (о карантине при кишечной палочке, энтеровирусе и энтероколите можно прочитать тут);
- сальмонеллы;
- клостридии;
- иерсиния;
- шигеллы;
- кампилобактер.
Справка. Бактериальные кишечные инфекции в большинстве случаев передаются фекально-оральным путем. Вирусы, как правило, распространяются воздушно-капельным путем – при разговоре, кашле или чихании.
Проявляются кишечные инфекции общей интоксикацией, то есть обезвоживанием и кишечным синдромом:
- понос в течение нескольких дней;
- урчание в животе;
- повышенная температура;
- отсутствие аппетита;
- тошнота;
- боли разного характера;
- повышенная жажда – результат обезвоживания организма;
- кровяные сгустки в кале;
- слабость;
- снижение веса;
- рвота.
Осложнения кишечной инфекции:
-
Дегидратация – обезвоживание. Это часто встречающееся осложнение, которое развивается на фоне потери организмом большого количества жидкости из-за рвоты, диареи, высокой температуры.
Критической потерей жидкости для организма считается 10% – в этом случае человек впадает в коматозное состояние, возможен летальный исход.
- Инфекционно-токсический шок – развивается в начале заболевания. Происходит вследствие повышения в крови концентрации токсических веществ, которые появляются в процессе жизнедеятельности бактерий.
- Пневмония – возникает вследствие обезвоживания.
- Острая почечная недостаточность – нарушение работы почек, вследствие чего в крови концентрируются шлаки, которые в норме должны выводиться с мочой.
Терапия кишечной инфекции заключается в следующем:
- прием специальных растворов солей – Регидрон;
- обильное питье;
- диета;
- кишечные антисептики – Фуразолидон;
- энтеросорбенты – Смекта;
- антибактериальные или противовирусные препараты.
Не забывайте о том, что все лекарственные средства должны быть назначены вашим врачом. Не занимайтесь самолечением и, в случае возникновения симптомов кишечной инфекции, сразу обращайтесь за медиценской помощью.
Как попал в реанимацию и вылечился
Андрей лежал в 4-й городской клинической больнице. Из палаты пациентам в коридор выходить было нельзя, коридоры постоянно проветривались и кварцевались.
— Весь персонал, включая санитарок и тех, кто нам приносил еду, был в противочумных костюмах. За 16 дней в больнице я ни разу не видел лица врача без костюма — все абсолютно всегда были в защите.
Андрей рассказывает, что, когда он попал в больницу, ему снова сделали рентген грудной клетки, и он был без видимых очаговых и инфильтративных теней. Это было 6 апреля. Уже на рентгене 9 апреля двусторонняя пневмония была видна, 12 и 15 апреля — такой же результат, и только 20 апреля двусторонняя пневмония была «в стадии разрешения».
 Фото предоставлено героем материала
Фото предоставлено героем материала
Он отмечает, что ни разу, пока лежал в больнице, не было ситуаций, когда бы он задыхался, но температура поднималась и до 39 градусов, при этом сатурация — насыщение крови кислородом — была ниже нормы, и именно поэтому его перевели в реанимацию.
— 8 апреля меня положили в реанимацию, подключили ко всем датчикам на груди, которые автоматически замеряли давление и температуру. При этом даже в реанимации температура держалась на уровне 38−38,5 градуса и ее сбивали парацетамолом через капельницу. В реанимации врач мне предложил лечение «Иммардом» — это противомалярийный препарат. Я согласился и подписал все документы. За все время в реанимации я не ощущал особого дискомфорта в дыхании — мне давали кислород. Это выглядит так: около кровати на стене есть штекер, куда можно подключить баллон с жидкостью, от него отходит трубка, к которой подключается маска или две трубочки под носом, чтобы кислород заходил в ноздри. К ИВЛ не подключали.
Андрей говорит, что лечение сработало и 12 апреля его уже перевели в другое отделение, в реанимации он провел почти пять дней. Еще несколько дней он восстанавливался, 22 апреля его выписали. Оба мазка на коронавирус при выписке были отрицательными.
— За день до выписки врач сказала: хорошо, что организм справился, и я перенес такую пневмонию. При этом меня предупредили, что после болезни может быть фиброз легких. Но я уже делал снимок в поликлинике, и там сказали, что не все так страшно. Я благодарен врачам за то, что помогли, а родным и близким — за то, что поддерживали и меня, и мою семью.
Книги
Нормативные правовые актыОбщественные и гуманитарные наукиРелигия. Оккультизм. ЭзотерикаОхрана труда, обеспечение безопасностиСанПины, СП, МУ, МР, ГНПодарочные книгиПутешествия. Отдых. Хобби. СпортНаука. Техника. МедицинаКосмосРостехнадзорДругоеИскусство. Культура. ФилологияКниги издательства «Комсомольская правда»Книги в электронном видеКомпьютеры и интернетБукинистическая литератураСНиП, СП, СО,СТО, РД, НП, ПБ, МДК, МДС, ВСНГОСТы, ОСТыЭнциклопедии, справочники, словариДомашний кругДетская литератураУчебный годСборники рецептур блюд для предприятий общественного питанияЭкономическая литератураХудожественная литература
СанПиН
Санпин по пневмонии включает в себя ряд правил, которых придерживаются в государственных учреждениях, таких как больницы, детские сады, предприятия по производству пищевых продуктов и других учреждениях.
Однако некоторые из правил применимы в домашних условиях и особенно востребованными являются в период эпидемии пневмонии и карантина.
Итак, правила следующие:
- Режим дня – полноценный восьмичасовой сон, ежедневная зарядка или занятия физкультурой. В отношении больного – соблюдение постельного режима.
- Обработка помещения – влажная уборка, на время эпидемии или карантина с применением дезинфицирующих средства. Ежедневное проветривание помещений, отсутствие сквозняков.
- Гигиенические нормы – включают регулярное мытье рук, прием ванны или душа с моющими средствами, мытье посуды, а также стирку вещей и белья.
Разумеется, реальные правила санитарно-эпидемиологических норм гораздо более жесткие, однако они касаются преимущественно вышеупомянутых учреждений.
Профилактика пневмонии у детей
 Предотвратить болезнь у детей сложно, особенно в грудном возрасте. Малыши до двух лет находятся в особой группе риска. Зачастую ребенок не может описать симптомы пневмонии, к которым относятся одышка, боль в груди и спине, потоотделение, снижение аппетита, повышение температуры, слабость, озноб, кашель.
Предотвратить болезнь у детей сложно, особенно в грудном возрасте. Малыши до двух лет находятся в особой группе риска. Зачастую ребенок не может описать симптомы пневмонии, к которым относятся одышка, боль в груди и спине, потоотделение, снижение аппетита, повышение температуры, слабость, озноб, кашель.
Поскольку большинство лекарственных средств нельзя принимать до 10–12 лет и лечить болезнь проблематично, в детском возрасте важно заниматься профилактикой воспаления легких. Если придерживаться рекомендаций специалистов, можно избежать появления пневмонии с первых дней жизни ребенка
Профилактические мероприятия направлены на правильный уход за маленьким пациентом, повышение иммунитета и снятие острой формы инфекционных болезней. Предупреждение повторного заболевания предполагает своевременную диагностику и правильную терапию.
Родители должны придерживаться таких профилактических правил:
- Осуществлять частую влажную уборку в помещении с постоянным проветриванием.
- Следить за тем, чтобы питание малыша было витаминизированным, включающим свежие фрукты и овощи.
- Для грудничков большую роль играет материнское молоко. Многие специалисты убеждены, что чрезмерная болезненность обусловлена отсутствием естественного вскармливания.
- Соблюдать двигательный режим: умеренные физические нагрузки в сочетании с прогулками на свежем воздухе снижают возможность заболеть.
- Ограничивать контакт с больными пациентами.
- Проводить общеукрепляющие мероприятия: профилактический массаж, закаливание, водные процедуры.
- Следить за тем, чтобы малыш регулярно мыл руки на протяжении 20 секунд.
- Делать вакцинацию против пневмококка с целью защиты организма от вероятности возникновения болезни.
- Проводить ингаляции на основе натуральных компонентов.
 Ингаляции для профилактики пневмонии
Ингаляции для профилактики пневмонии
Коротко о заболевании
Коклюш – это инфекционное заболевание, для которого характерны сильные приступы кашля. Его относят к детским инфекциям, потому что дети от 1 года до 7 лет наиболее к нему восприимчивы.
Возбудитель болезни – коклюшная палочка, которая передается от человека человеку воздушно-капельным путем. На солнце и при воздействии низких и высоких температур возбудитель погибает, поэтому передача инфекции происходит главным образом, если находиться вблизи больного на расстоянии меньше 1,5 – 2 метров. Заражение через предметы бывает очень редко.
 Начало болезни напоминает ОРЗ с сухим кашлем, насморком, иногда с умеренной температурой. Ребенок капризничает, становится раздражительным.
Начало болезни напоминает ОРЗ с сухим кашлем, насморком, иногда с умеренной температурой. Ребенок капризничает, становится раздражительным.
Отличить коклюш от других болезней можно по характерным приступам свистящего кашля, которые бывают особенно выражены по ночам.
У ребенка отекает лицо, увеличивается слюно- и слезоотделение. Приступ завершается откашливанием вязкой прозрачной мокроты.
Коклюшный кашель может привести к повреждению уздечки языка, носовым кровотечениям и кровоизлияниям в конъюнктиве глаз. Болезнь вызывает осложнения на головной мозг, легкие, органы брюшной полости, вызванные нагрузкой при спазматическом кашле, а так же вторичные инфекции – бронхит, отит.
Между приступами детки чувствуют себя нормально, играют, не теряют аппетит. При заболевании коклюшем с ребенком необходимо гулять, но не в людных местах, лучше у водоемов, где влажный воздух. В помещении необходимо поддерживать прохладный, влажный воздух, так как в таких условиях легче переносить кашель.
Противокашлевые препараты при коклюше бесполезны. Антибиотики назначают в том случае, если заболевание диагностировали на ранней стадии, это облегчает его протекание. Для облегчения приступов назначают успокаивающие и противоаллергические препараты.
Чтобы мокрота лучше отходила, хорошо делать массаж и дыхательную гимнастику. В народной медицине против коклюша используют отвары подорожника и луковой шелухи.
В тяжелых случаях лечение необходимо проводить в стационаре.