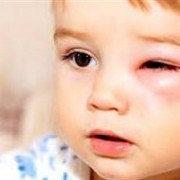
Симптомы туберкулеза лимфатических узлов и лечение
Содержание:
- Механизмы развития
- Почему в основном возникает туберкулёз лимфоузлов?
- ВИЧ-инфекция и туберкулез вместе
- Диагностика и лечение
- Опасность заражения
- Профилактика для больных
- Лечение туберкулеза лимфоузлов
- Клиническая картина
- Диагностика туберкулеза лимфоузлов
- Диагностика
- Общая профилактика
- Симптомы и признаки
- Диагностика
Механизмы развития
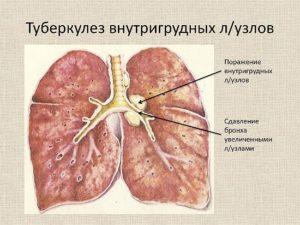
 При этой форме заболевания микобактерии поражают преимущественно трахеобронхиальные и бронхопульмональные лимфатические узлы.
При этой форме заболевания микобактерии поражают преимущественно трахеобронхиальные и бронхопульмональные лимфатические узлы.
При данной форме туберкулеза поражаются следующие группы лимфатических узлов:
- паратрахеальные;
- бифуркационные;
- трахеобронхиальные;
- бронхопульмональные.
Причем чаще в патологический процесс вовлекаются последние две из них.
После первичного инфицирования и проникновения возбудителя в лимфатические узлы в них запускается патологический процесс с гиперпластической реакцией лимфоидной ткани и образованием специфических гранулём. По мере его прогрессирования практически вся лимфоидная ткань замещается туберкулёзными грануляциями и формируется зона так называемого творожистого некроза, которая с течением времени распространяется в разных направлениях. В прилежащих тканях (клетчатке, бронхах, плевральных листках, кровеносных сосудах, нервных стволах) развиваются воспалительные изменения неспецифического характера. Со временем при отсутствии лечения поражаются новые группы лимфатических узлов.
Первичный аффект в легком при данной патологии либо не формируется, либо он имеет настолько малые размеры, что при рентгено-томографическом исследовании не визуализируется.
Учитывая величину поражённых лимфоузлов и характер воспалительного процесса, специалисты в своей практике выделяют 3 формы туберкулеза этой локализации:
- малую;
- инфильтративную;
- опухолевидную.
Малая форма болезни в настоящее время встречается достаточно часто. Выявить ее вовремя непросто, так как специфический процесс протекает в лимфатических узлах без значительного увеличения их размеров. Последние обычно не превышают 0,5-1,5 см.
Инфильтративная форма данной патологии представляет собой преимущественно гиперпластическую реакцию лимфоидной ткани с инфильтрацией рядом расположенных тканей и незначительными некротическими изменениями.
Опухолевидная форма, наоборот, ассоциируется с выраженным казеозным некрозом в зоне поражения и весьма слабой воспалительной перифокальной реакцией.
Почему в основном возникает туберкулёз лимфоузлов?
Абсолютно все процессы в нашем организме управляются головным мозгом. Клетки мозга получают информацию ото всех органов и систем, обрабатывают её, выдают необходимую реакцию и по нервным волокнам отдают соответствующие приказы различным органам тела. Туберкулёз лимфоузлов (как и большинство других болезней) появляется из-за множества разнообразных факторов.
Под воздействием этих факторов нарушаются нейронные связи, и поэтому определённые отделы головного мозга начинают некорректно работать. Другими словами, мозг перестаёт отдавать «правильные» приказы для чёткой работы вашей иммунной системы, что приводит к туберкулёзу лимфоузлов, а потом и к более серьёзным заболеваниям.
ВИЧ-инфекция и туберкулез вместе
Генерализация очагов туберкулеза при ВИЧ зависит от стадии иммунодефицита и уровня CD4-лимфоцитов:
- высокий уровень (более 500 клеток на 1 мкл) – типичная клиническая картина туберкулеза с преимущественным поражением органов грудной клетки;
- средний уровень (350-500 клеток на 1 мкл) – помимо тяжелых легочных форм с плевритом – лимфогенная генерализация туберкулеза с поражением внутригрудных, периферических, брюшных и забрюшинных лимфоузлов;
- низкий уровень (менее 350 клеток на 1 мкл) – атипичные формы туберкулеза, гематогенная генерализация процесса с поражением костей, суставов, органов ЖКТ, кожи, головного мозга, сердца; самая тяжелая стадия – туберкулезный сепсис.
ВИЧ ассоциированный туберкулез может протекать в двух формах:
- латентная (или скрытая) – клиническая картина не ярко выражена, но в организме идет процесс распространения микобактерий и поражения лимфатической ткани и других органов;
- активная – ярко-выраженные проявления болезни в зависимости от генерализации процесса.
Туберкулез при ВИЧ еще больше усугубляет иммунодефицит, что способствует присоединению оппортунистических инфекций, вызванных условно-патогенными вирусами или бактериями, которые не опасны для здорового человека: пневмоцистная пневмония, грибковые поражения органов брюшной полости, бактериальный или грибковый менингит. Совокупность таких диагнозов практически не поддается лечению и чаще всего приводит к летальному исходу.
Существует три варианта развития чахотки при ВИЧ-инфекции:
- пациент заболел туберкулезом, уже имея ВИЧ-положительный статус;
- пациент изначально болел чахоткой и потом заразился ВИЧ;
- пациент одновременно инфицировался ВИЧ и палочкой Коха.
Третий вариант является самым тяжелым по клинике и исходу заболевания, чаще всего наблюдается у лиц с алкогольной или наркотической зависимостью.
Туберкулез при ВИЧ протекает тем сложнее, чем сильнее выражен иммунодефицит. Но существуют признаки, которые проявляются вне зависимости от формы, стадии и сопутствующих заболеваний:
- интоксикация организма – повышение температуры тела, ночная потливость, слабость, утомляемость, потеря массы тела больше 15%, истощение. Такое состояние может длиться от нескольких недель до полугода;
- бронхолегочные проявления (при генерализации процесса в органах грудной клетки) – кашель (сухой или с выделением мокроты), одышка, кровохарканье;
- увеличение лимфоузлов (шейные, надключичные, паховые); при пальпации узлы плотные, болезненные, без смещения. При прогрессировании заболевания возможно образование свищей и язв над лимфоузлами и прилежащими тканями;
- снижение уровня гемоглобина меньше 100 г/л;
- нарушения пищеварения: тошнота, рвота, запор или диарея, потеря аппетита;
- боль в костях и суставах.
Такая клиническая картина может встречаться и при других заболеваниях, но если пациент ВИЧ-положительный, то наличие хотя бы одного из перечисленных признаков может указывать на чахотку. В таком случае необходимо провести комплекс диагностических мероприятий для подтверждения диагноза:
стандартные процедуры:
- осмотр фтизиатра,
- общие клинические анализы крови и мочи,
- рентгенография органов грудной клетки в двух проекциях,
- бактериологическое исследование мокроты,
- оценка кожной реакции на туберкулиновую пробу;
специальные процедуры:
- иммуноферментный анализ крови, ПЦР или анализ плазмы крови на наличие микобактерий,
- бронхоскопия с биопсией по необходимости,
- УЗИ органов брюшной полости,
- МРТ внутренних органов, суставов, позвоночника или головного мозга,
- МСКТ органов грудной клетки,
- биопсия лимфатических узлов, костного мозга, селезенки.
Опасность кроется в сложности диагностики, нетипичности клинической картины, молниеносном течении и тяжести осложнений. Если у изначально здорового человека переход от одной стадии и формы туберкулеза к другой может занимать несколько лет, то у ВИЧ-инфицированного пациента манифестация чахотки может возникнуть сразу на последних неизлечимых стадиях.
Самым критичным для пациента является сочетание двух диагнозов – туберкулез и СПИД. Обычно при заражении палочкой Коха на стадии СПИД поражаются не легкие, а лимфоузлы, кости, сердце и другие органы. Вылечить такой комплекс болезней практически невозможно, становится сложным даже поддержание физической активности и нормальной жизнедеятельности пациента. Продолжительности жизни в таком случае сокращается до нескольких месяцев.
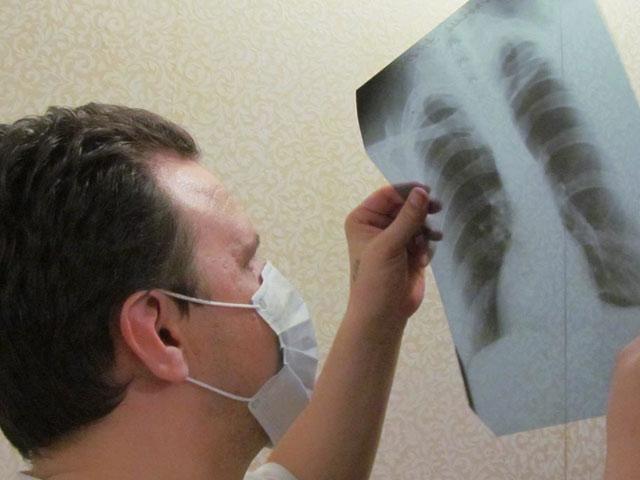
Диагностика и лечение
- рентгенография грудной клетки. Благодаря обследованию врач обнаруживает кальцификацию в области грудной клетки и периферических лимфатических узлах, утолщение плевры, паренхиматозные инфильтраты;
- компьютерная томография. Выявляет типичное расположение и изображение воспаления туберкулезного узла средостения;
- бактериологическое и гистопатологическое исследование выполняется на основе материала в виде тампона из свища или фрагмента самого узелка;
- тонкая игольчатая аспирация. Используется для сбора материала из периферических лимфатических узлов;
- медиастиноскопия/трансбронхиальная биопсия. Включает сбор материала для диагностики туберкулеза при наличии изменений в узлах или полостях средостения;
- полимеразная цепная реакция (ПЦР) — это тест на наличие генетического материала микобактерий.
Во время лечения у некоторых пациентов ганглии остаются увеличенными, что объясняется их чрезмерной активностью по отношению к туберкулопротеину, выделяемому распадающимися макрофагами.
Лечение туберкулеза лимфоузлов заключается в общей противотуберкулезной терапии и в большинстве случаев включает:
- Рифампицин (RMP);
- Изониазид (INH);
- Пиразинамид (PZА).
Все три препарата используются в течение 2 месяцев. Затем лечение продолжают RMP и INH в течение 4-х месяцев. Назначаются в одной суточной дозе.
Хирургические процедуры во время антимикобактериальной химиотерапии чаще применяются для диагностических целей. Могут использоваться при особых ситуациях, таких как выделение гноя, удаление лимфатических узлов средостения.
Туберкулёз лимфоузлов – это процесс стагнации организма человека, запущенный микобактериями. Бактерии – возбудители заболевания, запускают патологические изменения в структуре человеческого тела. Классифицируется как тяжёлое заболевание. Возраст пациентов, которых поразила патология, относительно молодой, варьируется от младенческого до среднего. Передаётся болезнь:
- воздушно-капельным путём;
- алиментарным;
- контактным.
Если носителем будет беременная женщина, заразится и эмбрион, находящийся в утробе матери. Единичные атаки бацилл ликвидируются лимфоцитами. Массовые нападения микробов приводят к патологическому поражению лимфоузлов. В процессе заражения у больных страдают узлы на шее, статистически – до 85%, остальные 15-20% приходятся на подмышечные, паховые или внутригрудные связки. Туберкулёз лимфоузлов – самый распространённый вид внелёгочного поражения организма бациллами Коха.
Опасность заражения
Опасность заражения от больного человека очевидна, внелёгочный туберкулёз заразен. Заражение передаётся бациллами (палочками Коха), которые могут спровоцировать туберкулёз в лёгких или костную патологию. Чаще зараза передаётся воздушно-капельным, контактным, алиментарным (употребление мяса или молока от заражённого животного) путём. Скопление большого количества людей, передвижение в переполненном транспорте, общественные туалеты – среда обитания бактерий.
Соблюдение требований гигиены повышает шанс избежать заражения.
Основная задача лимфоузлов – предохранять организм человека от попадания в него чужеродных элементов, представляющих опасность. Узлы являются частью иммунной системы, в которой им отведена роль щита от вирусов и бактерий. Вырабатываемые лимфоциты успешно справляются со своей задачей
Важно помнить, что при повышенной и многочисленной атаке микобактериями организма лимфоузлы из щита превращаются в очаг распространения болезни
Профилактика для больных
С туберкулёзом лимфы, как и со многими другими болезнями, организм человека справится быстрее при правильном лечении и сбалансированной профилактике. В первую очередь рекомендуется поддерживать иммунитет, для этого:
- практиковать правильное питание (исключить из рациона жирное мясо, молоко, сахар);
- избегать стрессов, потрясений;
- соблюдать режим, прописанный врачами;
- обязательные прививки;
- своевременное лечение хронических заболеваний.
По возможности стараться избегать контактов с больными людьми, заражёнными животными. Совершать для поддержания тонуса ежедневные пешие прогулки. Ежедневно делать обычную утреннюю зарядку. Соблюдать элементарные правила гигиены. Ограничить до минимума посещение мероприятий с большим количеством присутствующих людей. Стараться не пользоваться переполненным общественным транспортом.
Лечение туберкулеза лимфоузлов
Лечение туберкулеза лимфатических узлов длиться до 2 лет и проводится в специализированном туберкулезном диспансере.
При эффективной терапии происходит обратное развитие процесса и заживление.
Эффективным может быть только комплексное лечение:
- Лечебное высококалорийное питание, богатое белками и витаминами.
- Соблюдение режима дня, достаточное время на сон.
- Борьба со стрессовыми ситуациями и улучшение жилищных условий.
- Прогулки на свежем воздухе, предпочтительнее в хвойном лесу.
- Отказ от вредных привычек.
- Применение иммуномодуляторов для повышения сопротивляемости микобактериям.
- По показаниям плазмоферез.
- Глюкокортикостероидные гормоны.
- Антибактериальные и противогрибковые препараты.
Противотуберкулезные химиопрепараты:
- I ряд (этамбутол, изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин);
- II ряд (ципрофлоксацин, канамицин, циклосерин, амикацин, офлоксацин, этионамид, протионамид, капреомицин, рифабутин, тиоацетазон, парааминосалициловая кислота).
Метод лечения данного заболевания зависит от его стадии:
При 1 стадии проводится консервативная терапия противотуберкулезными препаратами.
При этом гиперплазированные лимфоузлы продолжают выполнять свои защитные функции.
Это необходимо, так как не исключается повторное попадание микобактерий в организм тем же путем, что и прежде.
Поэтому хирургическое лечение на начальной стадии туберкулеза противопоказано.
На 2 стадии происходит некротизация и деструкция ткани — казеозный некроз.
В качестве лечения применяется комбинированная терапия, включающая применение медикаментов и оперативное удаление лимфоузлов, не поддающихся противотуберкулезным средствам в течение 1.5-2 лет.
На этой стадии казеозные массы могут инкапсулироваться, особенно если очаг поражения маленький, а количество микобактерий в нем незначительное.
После самостоятельного рубцевания происходит последующее постепенное пропитывание капсулы солями кальция (петрификация).
При этом в рубцовой ткани может сохраняться некоторое количество микобактерий в связи с невозможностью проникновения противотуберкулезного препарата через фиброзную капсулу.
В некоторых случаях о перенесенной туберкулезной инфекции человек узнает только во время планового лучевого исследования (флюорографии или компьютерной томографии), когда на снимке выявляются кальцинаты.
При переходе туберкулеза в 3 стадию происходит нагноение лимфоузла.
Продукты распада тканей растворяются в крови и разносятся по всему организму.
Больного беспокоят выраженные боли и симптомы интоксикации.
Необходимо срочное вскрытие абсцесса, удаление гнойного содержимого и промывание полости капсулы лекарственным препаратом.
В запущенных случаях туберкулеза развивается 4 стадия заболевания. Как правило, встречается среди асоциального населения.
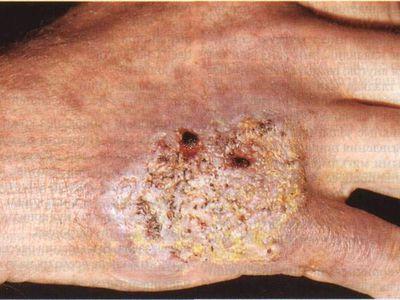
При этом гной, содержащийся в полости лимфоузла, прорывается на поверхность кожи через свищевые ходы, может присоединиться дополнительно другая бактериальная инфекция вплоть до развития сепсиса.
С учетом такого риска кроме оперативного лечения и химиопрепаратов пациенту необходима обработка и лечение свищей, применение антибактериальных препаратов.
После заживления свищей на коже образуются рубцы.
Клиническая картина
Туберкулез лимфоузлов: симптомы очень разнообразны. Течение заболевания в первую очередь зависит от состояния лимфатической системы. Болезнь может развиваться стремительно, с высокой температурой и ярко – выраженными симптомами. В другом случае симптоматика стерта, может не проявлять себя годами. Признаки, указывающие на развитие заболевания:
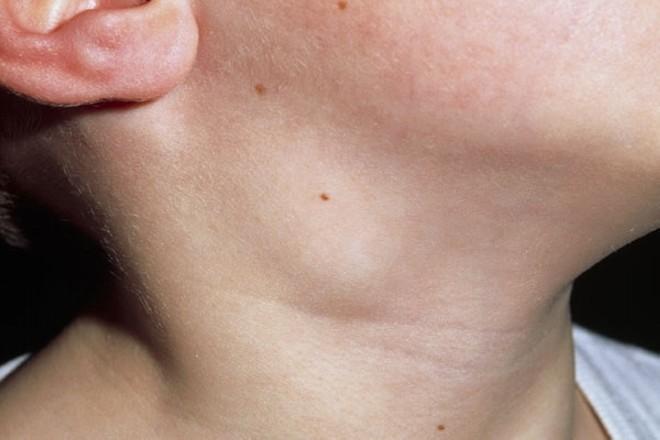
- Самый первый признак – это заметное увеличение лимфоузлов. Увеличиваться они могут и при других заболеваниях. Но если к этому признаку добавляются другие симптомы, характерные для лимфатического туберкулеза, обратиться к врачу следует немедленно.
- Субфебрильная температура.
- Сильная потливость, особенно проявляется в ночное время.
- Не проходящий, надсадный кашель.
- Потеря аппетита и потеря веса.
- Слабость, головокружение, сонливость.
- Быстрая утомляемость, упадок сил.
Туберкулез опасное заболевание. Хорошо поддается лечению на первых этапах болезни. При первых признаках болезни необходимо посетить фтизиатра.
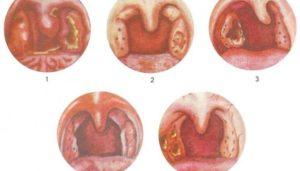
В течении заболевания различают несколько периодов, отличающиеся симптоматикой:
- Полиферативная стадия. Начальная стадия заболевания, характеризуется увеличенными лимфатическими узлами. Болезненность при пальпации не всегда присутствует на этом этапе. В половине случает этот период заболевания протекает бессимптомно. Но встречаются случаи, когда начальная стадия протекает остро, с высокой температурой (чаще такое бывает у детей). Медикаментозное лечение дает хороший результат. Пациент может проходить медикаментозное лечение в домашних условиях. Далее лимфоузлы увеличиваются в размерах, оказывают давление на близлежащие ткани. Болезнь переходит во вторую стадию.
- Казеозная стадия. Характеризуется наличием мертвых клеток в лимфатическом узле. У пациента резко повышается температура. Лимфоузлы становятся, уплотненными, болезненными. Если происходит сдавливание бронхов или гортани, у пациента развивается сильный, непрекращающийся кашель. Лечение в большинстве случаев хирургическое. Пораженный лимфоузел удаляется. Далее проводится терапия противотуберкулезными препаратами. Лечение проводят в стационаре.
- Абсцедирующая стадия. Считается запущенным заболеванием. Отмершие клетки в лимфатическом узле превращаются в гной. Кожа над местом поражения становится тонкой, мягкой и приобретает сизый оттенок. Состояние характеризуется регулярной рвотой, потливостью, слабостью. Пациент резко теряет в весе. Лечение на этой стадии хирургическое. Врач вскрывает лимфоузел, удаляет гной. Рана ушивается, в полость вставляется дренаж. Через дренажную трубку происходит отхождение остатков гноя и промывание полости. Пациент продолжает принимать противотуберкулезные препараты.
- Свищевая стадия. Эта стадия является последней. Кожа над очагом истончается, происходит расплавление тканей, и гной прорывается наружу. Образуется значительная гнойная рана, которая будет долго заживать. Необходимо длительное лечение, которое заключается в приеме медицинских препаратов. Образовавшаяся язва промывается с антибиотиками и ежедневно перевязывается. После прорыва гноя, пациенту становится легче. Симптомы постепенно стираются, человек чувствует себя практически здоровым до следующего обострения. На коже остается обезображивающий рубец.
Если прорыв гноя происходит во внутригрудных лимфатических узлах, прогноз становится крайне неблагоприятным.
По локализации туберкулез различается несколькими формами:
- Шейный. Пораженные узлы располагаются на шее, под челюстью и подключичных впадинах.
- Внутригрудной. Лимфоузлы локализуются в грудном отделе. Они располагаются вдоль аорты и пищевода.
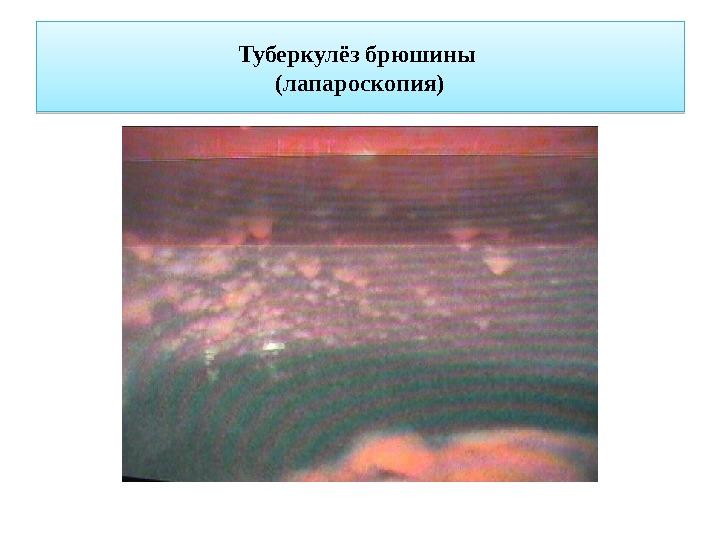
- Внутрибрюшной. Лимфоузлы располагаются в брюшной полости. Чаще всего развивается, как вторичное заболевание. Диагностируется в основном у детей.
Диагностика туберкулеза лимфоузлов
Туберкулез лимфоузлов на ранних стадиях проявляется только их увеличением, да и то заметить такой симптом можно лишь при периферических поражениях, локализация же в грудной клетке или брюшной полости длительно не ощущается больным или же расценивается как несущественное нарушение самочувствия. Увеличение периферических лимфатических фолликулов могут сопровождать простуда, тонзиллит, различные кожные заболевания, токсоплазмоз, причиной может стать даже кариозный зуб. Наверное, любой человек прощупывал у себя или своих детей увеличенный подчелюстной или шейный узелок при острой респираторной инфекции, поэтому подозревать туберкулез лимфоузлов только потому, что в очередной раз под кожей появился бугорок, никто не станет. Высокая реактивность детской иммунной системы может приводить к гиперплазии лимфоидной ткани при любом отклонении состояния организма от нормы, поэтому туберкулез лимфоузлов у детей часто диагностируется только во второй фазе, когда увеличение подкожного образования хорошо видно со стороны.
Но даже в тех случаях, когда пациент приходит к врачу с жалобами на увеличение одного или нескольких лимфатических узлов, правильный диагноз весьма затруднителен, поскольку нет возможности отличить туберкулез лимфоузлов от лимфаденита или лимфаденопатии другой этиологии только на основании осмотра.
Грамотный специалист обязательно подумает о том, что туберкулез лимфоузлов, как правило, является следствием туберкулеза легких, поэтому назначит рентгенологическое обследование органов грудной клетки, обнаружение очагов поражения в легочной ткани или средостении поможет установить этиологию заболевания. Однако и в этом случае не будет полной уверенности в том, что имеет место именно туберкулез лимфоузлов, поскольку даже у больных легочными формами туберкулеза вполне может быть лимфаденит другой этиологии. В таких случаях больному показана постановка туберкулиновой пробы, у большинства пациентов она резко положительна, но еще большее значение имеет локальная реакция – обострение процесса в самом очаге, проявляющееся усилением болезненности и повышением местной температуры. Развеять последние сомнения поможет только биопсия пораженного лимфоузла, ее проводят эксцизионным методом с иссечением кусочка лимфоидной ткани или как пункцию тонкой иглой. Если дальнейшее гистологическое или цитологическое исследование обнаруживает специфические гранулемы, гигантские клетки Пирогова-Лангханса, микобактерии – это абсолютный признак туберкулезного поражения.
Туберкулез грудных лимфоузлов диагностировать сложнее, поскольку ни визуального доступа, ни возможности произвести пункцию не имеется. Рентгенография зафиксирует увеличение лимфатических структур, но тоже не даст точного ответа о причине. Туберкулезное поражение лимфоидных структур брюшной полости вызывает еще большие сложности в диагностике, поэтому и обнаруживается очень редко.
Ультразвуковое и тепловизорное исследование, компьютерная томография облегчают определение стадии заболевания, поскольку могут выявлять очаги творожистого некроза и абсцедирование в пораженных лимфатических узлах.
Следует помнить, что туберкулез лимфоузлов чаще всего (более 70% всех случаев) встречается у лиц с ВИЧ-инфекцией, поэтому диагностика должна сопровождаться разъяснениями, с целью получить согласие пациента на прохождение специфического теста, выявляющего ВИЧ-антитела. У этой категории пациентов чаще других поражаются шейные, подчелюстные и паховые узлы, несколько реже возникает туберкулез подмышечных лимфоузлов.
Диагностика
Бактериологический процесс устанавливают с помощью туберкулинодиагностики. Пациенту ставят реакцию Манту с 2 ТЕ, которая указывает на вираж пробы.
В анализе крови выявляют лейкоцитоз, сдвиг лейкоцитарной формулы, сниженное количество эозинофилов, ускоренное СОЭ.
Если заболевание обнаружено у ребенка, его ставят на диспансерный учет на 1-2 года. Осенью и весной пациенту рекомендуют противорецидивное лечение, назначают 2 препарата.
Больному проводят рентгенодиагностику. Изучают ВГЛУ, а также мягкие ткани, окружающие инфицированный орган.
Для точной постановки диагноза пациенту назначают УЗИ и КТ. При исследовании врач изучает содержимое лимфатических узлов.
Иногда пациенту проводят биопсию. В этом случае для исследования берут ткани инфицированного органа. С помощью процедуры удается выявить микобактерии туберкулеза.
В лаборатории проводят изучение анализа мочи пациента, осуществляют забор мокроты. Дифференциальная диагностика заключается в отличии туберкулеза лимфоузлов от воспалительных процессов и злокачественной опухоли.
Для постановки точного диагноза необходимо установить наличие палочки Коха в исследуемом материале.
Общая профилактика
Предупредить болезнь гораздо проще, чем лечить. Для этого используются некоторые разновидности профилактики туберкулёза.
Социальная: данный метод пропагандирует здоровый образ жизни. Улучшение быта и условий проживания. Развитие массовых видов спорта, полезное и здоровое питание.

Санитарная: профилактика – цель: предупредить появление туберкулёза. Акцент делается на работу с людьми в области санитарного образования. Рассказывает о пользе своевременного обследования и соблюдения всех санитарных норм и правил, создавая правильный фон для нормальной жизни.
Специализированная: программа по своевременной и правильной вакцинации. Вакцину вводят новорождённому ребёнку, ревакцинацию проводят через 7 лет.
Бациллы мутируют, приспосабливаются к препаратам. Вырабатывают устойчивость к антибиотикам. Поэтому врачи рассматривают комплексные методы лечения, с использованием сразу нескольких видов медикаментов. К каждому пациенту нужен профессиональный подход, даются клинические рекомендации. Препараты с противопоказаниями, у них присутствуют побочные эффекты. Категорически не рекомендуется практика самолечения.
В заключении стоит отметить, что необходимые знания о роли лимфоузлов в организме, понимание механизма их поражения, профилактика и своевременная диагностика помогут каждому человеку справиться с этим непростым заболеванием. Владение нужной информацией поможет не только не заразиться самому, но и предостеречь близких от риска. Ведите здоровый образ жизни, забросьте вредные привычки, соблюдайте рекомендаций медиков. Эти меры станут профилактикой туберкулёза лимфоузлов.
Результатом вторжения в организм бактерий туберкулеза может стать целый комплекс изменений и иммунных реакций, которые протекают в лимфоидной ткани. В конечном счете развивается туберкулез лимфоузлов – тяжелое заболевание, при котором лимфатическая система перестает выполнять свою функцию по защите организма от болезнетворных агентов. Развитие подобного патологического процесса может происходить как самостоятельно, так и вследствие поражения легких туберкулезом. Но, вне зависимости от причины своего развития, данный недуг требует проведения комплексной диагностики и неотложного лечения.
Симптомы и признаки
В начале болезни выразительные признаки практически отсутствуют. Острое течение начальной стадии наблюдается только у малышей с высокой чувствительностью к туберкулезным микобактериям.
При отсутствии своевременно начатого лечения намечаются прогрессирующие проявления, сопровождаемые:
- повышением температурных показателей;
- необычной утомляемостью;
- бледностью кожи;
- отсутствием аппетита и, как следствие, – снижением веса;
- излишней потливостью;
- незначительным увеличением лимфатических узлов без проявления болезненных ощущений.
По мере усугубления состояния узлы, вначале мягкие, становятся плотными, болезненно реагируют на прикосновение. Дальнейшее развитие приводит к их значительному росту.
При запущенной форме заболевания наблюдается повышенная подвижность лимфоузлов и формирование в них казеинового некроза. Со временем гной прорывается, на месте прорыва формируется рубец.
Длительная специфическая интоксикация становится причиной нарушения в деятельности сердца и сосудов.
Диагностика
- периферические сосуды грудной клетки расширены,
- при надавливании на остистые отростки верхнегрудных позвонков возникают болезненные ощущения,
- при пальпации лимфоузлов обнаруживаются уплотнения веретенообразной формы,
- при аускультации обнаруживается притупление перкуторного звука, бронхофония, трахеальное дыхание ниже I грудного позвонка.
После сбора анамнеза и осмотра врач должен направить больного на дополнительное обследование.
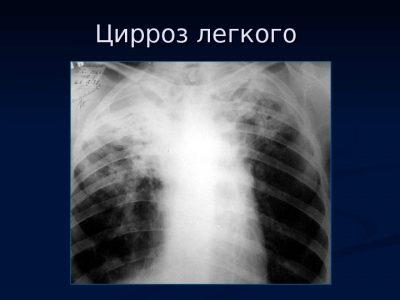
При рентгенологической диагностике туберкулёза внутригрудных лимфатических узлов снимки делают в боковых и переднезадней проекциях, так как с помощью стандартных рентгенограмм выявить нарушения не удаётся. Корни лёгких увеличиваются, асимметрично удлиняются и расширяются. Часто отмечается уплотнение междолевой плевры. При гиперпластической форме бронхоаденита контуры корней лёгких нечёткие и размытые вследствие инфильтрации тканей. После лечения спустя 5-6 месяцев появляются рубцовые деформации, в поражённых очагах начинается отложение солей кальция. При опухолевидной форме корни лёгких выпуклые и чётко очерченные.
Компьютерная томография помогает обнаружить заболевание в тех случаях, когда на фоне выраженных клинических симптомов отсутствуют рентгенологические изменения.
У детей при диагностике туберкулёза лимфоузлов оценивают изменение реакции на пробу Манту. Чаще всего положительная проба становится основанием для дополнительного обследования. Проба может быть ложноположительной при недавно перенесённых инфекциях и аллергии на туберкулин. Ложноотрицательный результат возможен при недавнем заражении и иммунодефиците.
Общий анализ крови не показывает существенных отклонений от нормы. Обнаруживается незначительный лейкоцитоз и повышение СОЭ. При казеозной форме заболевания снижается содержание лимфоцитов в крови.
Микобактерии туберкулёза в больших количествах содержатся в промывных водах желудка и бронхов, мокроте.
Проводится дифференциальная диагностика с бронхоаденитами другой этиологии, лимфогранулематозом, лимфосаркомой, метастазами раковых опухолей, саркоидозом, доброкачественными новообразованиями.