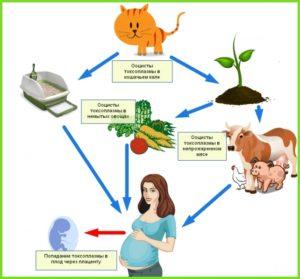
Насколько опасен туберкулез во время беременности
Содержание:
- Классификация
- Чем опасно
- Показания для прерывания беременности
- Туберкулез и беременность
- Осложнения беременности
- Слайды и текст этой презентации
- Симптомы заболевания:
- Методы лечения
- Рецидив туберкулеза
- Приложение N 5. ПОРЯДОК МОНИТОРИНГА БОЛЬНЫХ ТУБЕРКУЛЕЗОМ ЖЕНЩИН ФЕРТИЛЬНОГО ВОЗРАСТА, БЕРЕМЕННЫХ И ЖЕНЩИН ПОСЛЕ ЗАВЕРШЕНИЯ БЕРЕМЕННОСТИ ЛЮБОГО СРОКА И ЛЮБОЙ ЛОКАЛИЗАЦИИ, НАХОДЯЩИХСЯ НА ЛЕЧЕНИИ В ПРОТИВОТУБЕРКУЛЕЗНЫХ СТАЦИОНАРНЫХ ИЛИ ДИСПАНСЕРНЫХ .
- Ведение родов
- Популярные статьи на тему: беременность после туберкулеза
Классификация
Начальные признаки неспецифичны и слабовыраженные. Классифицируется данное заболевание на легочный и внелегочный.
В первом случае проявляется следующая симптоматика:
- переутомляемость;
- повышенное потоотделение;
- сонливость;
- кашель, длящийся больше месяца;
- снижение аппетита;
- периодические головные боли;
- повышение температуры тела, до 38 градусов.
При внелегочным, очаг воспаления локализуется за пределами грудной полости.
Его развитие имеет несколько вариаций.
- Поражение сосудов мозга. Сначала проявляются симптомы интоксикации, затем тошнота, рвотный рефлекс, нарушение речи, ригидность затылочных мышц, повышение внутричерепного давления. Инкубация длится от 7 до 30 дней.
- Патология костей и суставов. При заболевании поражается таз и позвоночник. Боли регулярные, подвижность ограничена. Кости хрупкие, увеличивается риск перелома. Возможны осложнения в виде абсцессов, парезов, паралича.
Чаще остальных внелегочных видов диагностируют патологию почек, мочевых и половых органов.
Чем опасно
Чтобы принять меры, женщина должна находиться под непосредственным наблюдением врачей.
Единственное, ребенок будет медленно развиваться, и набирать вес. Даже эти последствия легко устранимы в условиях родильного дома или перинатального центра.
После рождения, у него будет взята кровь, а на основании полученных исследований, решен вопрос о необходимости лечения или профилактики.
Здесь уже может идти речь о заражении малыша через материнскую кровь. Это происходит в том случае, если мать заболела задолго до планирования ребенка.
Есть хорошая новость, эта патология у новорожденных наблюдается в редких случаях.
К терапевтическому процессу подключаются: невролог, гастроэнтеролог, отоларинголог, фтизиолог. При выявлении дыхательной недостаточности, будет назначена кислородная терапия.
Показания для прерывания беременности
Аргументировано ответить на вопрос о том, насколько целесообразно сохранение беременности у женщины, болеющей туберкулёзом, может только высококвалифицированный врач-специалист. Давая рекомендации, фтизиатр и курирующий акушер-гинеколог будут учитывать следующие моменты:
- Общее состояние пациента.
- Форма туберкулёза (открытая, закрытая, первичная, вторичная и т. д.).
- Характер и тяжесть течения заболевания.
Немаловажное значение имеет отношение девушки к беременности и своей болезни. Как показывает клинический опыт, комплексное противотуберкулёзное лечение довольно-таки часто даёт возможность сохранить беременность, не отражаясь на здоровье женщины и малыша
При каких ситуациях беременность стараются сохранить:
- Активный туберкулёзный процесс в лёгких, но отсутствуют очаги распада (деструкции) и выделение микобактерий в окружающую среду.
- Туберкулёзное воспаление плевры.
- Ранее было проведено хирургическое вмешательство, связанное с туберкулёзом лёгких.
Показания для искусственного прерывания беременности:
- Впервые выявленный туберкулёз с резко выраженным прогрессирующим течением.
- Туберкулёзное поражение оболочек головного мозга (менингит).
- Фиброзно-кавернозная, диссеминированая или цирротическая форма туберкулёза лёгких.
- Милиарный туберкулёз.
- Если кроме туберкулёза, у беременной имеется сахарный диабет или любое другое хроническое заболевание, сопровождающееся серьёзными функциональными нарушениями.
- Туберкулёзное поражение, требующее хирургического метода лечения.
Прерывание беременности происходит по согласию женщины на протяжении первых 12-ти недель. При подготовке к искусственному аборту и после его проведения усиливают противотуберкулёзное лечение.
Туберкулез и беременность

Туберкулез – это специфическое инфекционное заболевание, вызываемое микобактериями туберкулеза с преимущественным поражением легочной ткани. Как протекают беременность и роды на фоне туберкулеза?
Внелегочный туберкулез
Среди внелегочных форм особого внимания в акушерстве заслуживает генитальный туберкулез. Такая форма заболевания является вторичной и возникает при попадании микобактерий в половые органы из первичного очага. Распространению инфекции способствует снижение иммунитета на фоне обострения хронических заболеваний, стресса, плохого питания или иных факторов.
Симптомы генитального туберкулеза неспецифичны. Болезнь долгое время может никак не заявлять о себе. Нередко единственным проявлением туберкулеза становится бесплодие. У части женщин происходит нарушение менструальной функции:
- аменорея (полное отсутствие менструаций);
- олигоменорея (редкие менструации);
- нерегулярный цикл;
- болезненные менструации;
- кровотечения из половых путей.
При длительном течении генитального туберкулеза в полости малого таза образуются спайки. Возникают хронические боли внизу живота, в области крестца и поясницы. Все симптомы появляются на фоне общей слабости и других неспецифических признаков интоксикации организма.
Течение туберкулеза при беременности
Туберкулез у будущих мам имеет свои отличительные особенности:
- У большинства женщин происходит одностороннее поражение легких.
- Инфильтративная форма туберкулеза преобладает над всеми остальными.
- У пятой части беременных женщин туберкулез обнаруживается в стадии распада.
- Более половины беременных женщин становятся активными выделителями микобактерий и потенциальным источником инфекции для окружающих людей.
- Внелегочные формы туберкулеза во время беременности встречаются редко.
- Туберкулез у беременных часто сочетается с другими инфекционными заболеваниями (вирусные гепатиты, сифилис, ВИЧ-инфекция).
Клинически значимым является массивное поражение легочной ткани у беременных женщин. На этом фоне быстро развиваются признаки дыхательной недостаточности, происходит нарушение работы других внутренних органов. Сохранить беременность при тяжелой форме туберкулеза достаточно сложно.
Методы лечения
Лечением туберкулеза занимается врач-фтизиатр. Для терапии используются специфические препараты, прицельно воздействующие на микобактерии туберкулеза.
Большинство известных средств безопасны для беременной женщины и плода. Исключение составляют стрептомицин, канамицин, этамбутол и некоторые другие препараты, влияющие на развитие малыша в утробе матери.
Прием любых лекарств при туберкулезе возможен только по согласованию с врачом.
Курс терапии длительный и проходит в два этапа. По возможности врачи стараются назначать противотуберкулезные средства после 14 недель беременности. Вопрос о проведении терапии на ранних сроках беременности решается индивидуально в каждом конкретном случае.
Прерывание беременности при туберкулезе показано в таких ситуациях:
- фиброзно-кавернозный туберкулез легких;
- активная форма туберкулеза суставов и костей;
- двустороннее поражение почек при туберкулезе.
В остальных ситуациях возможно пролонгирование беременности и рождение ребенка в срок. Окончательное решение о сохранении или прерывании беременности остается за женщиной. Искусственный аборт проводится на сроке до 12 недель (до 22 недель – по решению экспертной комиссии).
Хирургическое лечение туберкулеза во время беременности не практикуется. Операция проводится только по жизненным показаниям. После хирургической коррекции назначается сохраняющая терапия, и принимаются все меры по продлению беременности до положенного срока.
Осложнения беременности
При активном туберкулезном процессе характерно появление таких осложнений:
- анемия;
- токсикоз на ранних сроках беременности;
- гестоз;
- плацентарная недостаточность;
- хроническая гипкосия плода;
- задержка развития плода;
- патология околоплодных вод.
Все эти осложнения неспецифичны и могут встречаться при самых различных инфекционных заболеваниях. У половины женщин беременность протекает без особых отклонений.
Туберкулез практически не оказывает влияния на течение родов. Преждевременное появление малыша на свет происходит не более чем в 5% случаев и обычно связано с тяжелым течением болезни, а также развитием сопутствующих осложнений. Послеродовый период обычно протекает без особенностей.
Слайды и текст этой презентации

Подготовила студентка 6 курса лечебного факультета 5 группы Самарская В.К.
ТУБЕРКУЛЁЗ и МАТЕРИНСТВО
Туберкулез и беременность
заболеваемость беременных и родильниц в 1,5 – 2 раза выше общей заболеваемости женщинЗаболевание может развиться в любой период беременности, но чаще в первые 6 месяцев после родовЗаболевание, возникшее во время беременности и в послеродовом периоде обычно протекает тяжелее, чем выявленное до беременности


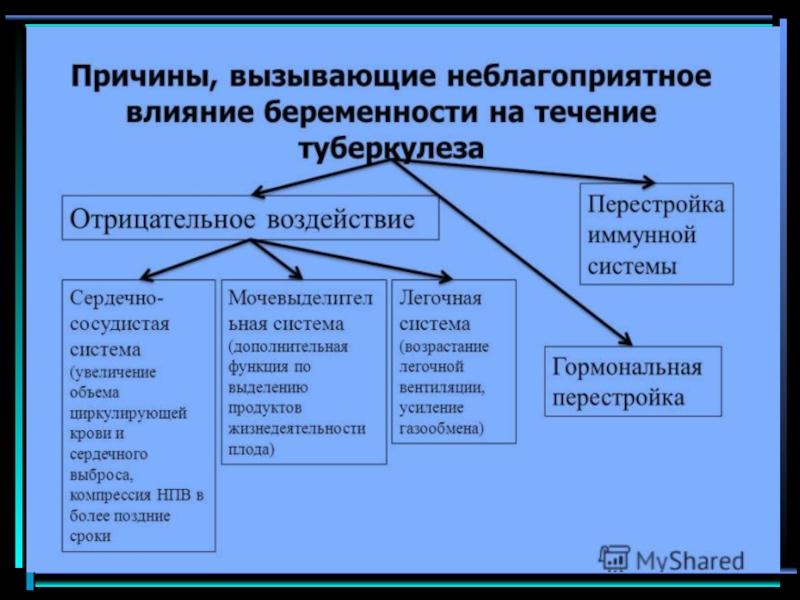

Показания к прерыванию беременности
Фиброзно-кавернозный, кавернозный, диссеминированный и цирротический туберкулез; прогрессирующий, впервые выявленный туберкулез органов дыхания (милиарный, лекарственно устойчивый); туберкулез легких, осложненный легочно-сердечной недостаточностью; При сочетании туберкулеза органов дыхания с тяжелой сопутствующей патологией (декомпенсированная бронхиальная астма, хронические обструктивные болезни легких, фиброзирующий альвеолит, сахарный диабет, хроническая почечная недостаточность, сердечно сосудистая патология и др.); туберкулезе мочевой системы с хронической почечной недостаточностью; при наличии показаний к оперативному лечению



Ведение ребенка, рожденного от больной туберкулезом матери (независимо от МТБ+ или МТБ-)
Врачей роддома заранее оповещают о туберкулезе у роженицы и её помещают в отдельный боксСразу после рождения ребенка изолируют от материПереводят ребенка на искусственное вскармливаниеРебенку проводят вакцинацию БЦЖРебенка разобщают с матерью не менее чем на 8 недель При наличии противопоказании к вакцинации или невозможности разобщения – химиопрофилактикаПеред выпиской ребенка – проведение обследования его будущего окружения и дезинфекции всех помещенийГоспитализация матери для лечения
При контакте с матерью до введения вакцины БЦЖ (рождение ребенка вне медучреждения)
Госпитализация матери для леченияИзоляция ребенкаВакцинацию БЦЖ не проводятНазначают ребенку химиопрофилактику на 3 месяцаПосле ХП проведение пробы Манту с 2 ТЕПри отрицательной реакции Манту с 2 ТЕ проведение вакцинации БЦЖ-МПосле вакцинации ребенок остается разобщенным с матерью не менее чем на 8 недель

При выявлении туберкулеза у матери после введения ребенку вакцины БЦЖ
Разобщение ребенка с матерьюНазначение ребенку профилактического лечения независимо от сроков введения вакцины БЦЖТщательное наблюдение за ребенком в ПТД как наиболее угрожаемой группой риска по заболеванию туберкулезом

NB!
Грудное вскармливание новорожденного возможно, если у матери неактивный туберкулез, МТБ-

NB!
В период грудного вскармливания мать не должна принимать ПТП, чтобы не влиять на формирование иммунитета после вакцинации ребенка БЦЖ

При выборе препаратов
необходимо учитывать
Возможные побочные реакции на аминосалициловую кислоту и этионамид в виде диспепсических расстройств, поэтому их не следует назначать при токсикозе беременностиЭмбриотоксический эффект S и К; они могут вызвать глухоту у детей, матери которых лечились этими препаратамиВозможный тератогенный эффект этамбутола, этионамида

Наименее опасный для беременной и плода препарат – изониазид.
Его следует назначать с лечебной целью и для профилактики обострений туберкулеза

Благодарю за внимание!
Симптомы заболевания:
— сильный кашель; повышенная потливость во время сна; — выделение мокроты, появление кровохаркания;- снижение массы тела; повышенная утомляемость.
Каждый из признаков возможного недуга не специфичен и требует проверки. Более того – у некоторых беременных не наблюдается ни одного из симптомов при уже наступившем заражении.
Классификация заболевания
Клиницистами введено разделение заболевания в соответствии с рядом критериев:
— может быть диагностирована легочная форма заболевания или же внелегочный туберкулез; — активный и неактивный туберкулез;- выделяют туберкулез первичный и вторичный, а также более редкую разновидность – врожденный туберкулез.
По данным проведенных дифференцированных исследований, беременность не оказывает значительного влияния на вероятность развития недуга после контакта с источником инфекции. Тем не менее, если у будущей матери на ранних сроках выявили туберкулез, ведением беременности следует заниматься не только акушеру-гинекологу, но и фтизиатру. Считается, что при локализации туберкулезного процесса в грудной клетке, риск для плода минимален – в отличие от беременности на фоне внелегочной формы заболевания. Такая беременность нередко оканчивается преждевременными родами; детки рождаются слабыми, получают невысокий балл по шкале Апгар. Следует отметить, что у женщин с генитальным туберкулезом беременность наступает крайне редко, поскольку данная форма недуга нередко приводит к полному бесплодию.
Диагноз: туберкулез
Гинекологи настоятельно рекомендуют всем женщинам детородного возраста своевременно проходить профилактический осмотр перед планированием прибавления в семье. Если же заболевание было выявлено при уже наступившей беременности – не стоит отчаиваться. Прежде всего, при помощи современных диагностических методов следует оперативно провести дифференцирование туберкулеза от схожих по симптоматике болезней.При беременности характерна стертость клинической картины – это связано с наступившими гормональными и физиологическими изменениями, а также общим снижением иммунных сил организма. Необходимо комплексное обследование:
— анамнез, ознакомление с жалобами; — проверка кожной реакции методом пробы Манту; — проверка мокроты на наличие микобактерий (бакпосев, ПЦР);- рентген грудной клетки (с осторожностью – при сроке менее 12 недель). Даже при подтвержденном диагнозе не стоит отчаиваться – химиотерапевтические препараты позволяют провести лечение, которое в 90% случаев легочной формы туберкулеза заканчивается выздоровлением будущей матери
Риск для плода имеется, но однозначных показаний для прерывания беременности в большинстве случаев нет
Даже при подтвержденном диагнозе не стоит отчаиваться – химиотерапевтические препараты позволяют провести лечение, которое в 90% случаев легочной формы туберкулеза заканчивается выздоровлением будущей матери. Риск для плода имеется, но однозначных показаний для прерывания беременности в большинстве случаев нет.
Как сохранить будущего малыша?
Сочетанием «туберкулез беременность» занимаются немногие медицинские центы – , как правило, нет условий для адекватного диспансерного лечения беременных с туберкулезом. В нашем центре мы не только проведем полный скрининг будущей мамы, но и поможем с проведением специфического лечения, окажем психологическую поддержку беременной и членам ее семьи. Лечение изониазидом, рифампицином считается относительно безопасным для плода и при этом достаточно эффективным. Применение данных субстанций не влияет на благополучность родового процесса. Вероятность заражения ребенка во время родов невысока, но, тем не менее, деток рожениц с активной формы изолируют от матерей. В некоторых случаях лечение продолжается и во время лактационного периода. При затихании туберкулезного процесса или клиническом выздоровлении возможно грудное вскармливание, – от которого, кстати, терапевты прошлого века советовали воздержаться. (Равно как и от рождения ребенка женщиной с туберкулезом). Времена меняются – подход к ведению беременности даже при столь грозном недуге также претерпел кардинальные изменения. Медики нашего центра готовы сделать все для сохранения беременности и рождения здорового малыша. В нашем распоряжении:
— колоссальный опыт многих поколений акушеров-гинекологов; — постоянное повышение квалификации специалистами, практика в ведущих зарубежных клиниках;- современное диагностическое оборудование.
Внимательный подход к пациенткам независимо от их социального статуса.
Методы лечения
Специалистом по лечению этого заболевания является врач-фтизиатр. Врач назначает специальные лекарства для уничтожения туберкулезной палочки и считается, что большая часть этих средств не причиняет вреда матери и развивающемуся ребенку.
Эти средства оказывают нежелательное влияние на развитие плода. Прием всех медикаментов должен быть строго согласован с лечащим врачом.
Как правило, лечение разделяется на два периода. Противотуберкулезные средства желательно начать принимать после четырнадцатой недели.
Хирургическое вмешательство, если женщина забеременела после лечения туберкулеза, без индивидуальных показаний не применяется.
Рецидив туберкулеза
Лечение болезни должно продолжаться не только на протяжении всей беременности, но и в послеродовой период во время лактации. Своевременно начатая терапия и правильно подобранная схема лечения гарантируют положительную динамику течения болезни. Нелеченный или недолеченный туберкулез при беременности или после родов может привести к повторному обострению – рецидиву болезни.
Вторичный туберкулез – рецидив при беременности может развиться у женщин в следующих ситуациях:
- при резком ослаблении иммунитета, когда активизируются оставшиеся в организме спящие микобактерии;
- при длительном и плотном контакте с больным туберкулезом;
- при обострении хронических болезней;
- после длительного приема мощных иммунодепрессантов.
Благоприятный исход вторичного туберкулеза зависит от своевременно начатого комплексного лечения и эффективности противотуберкулезных препаратов. Необходимым условием для этого является раннее диагностирование болезни, а также:
- регулярное обследование;
- ограничение общения с больными туберкулезом;
- соблюдение личной гигиены;
- правильное и полноценное питание;
- своевременное лечение любых болезней.
Несмотря на передовые достижения современной медицины туберкулез и беременность, последствия которой могут обернуться различными осложнениями, не всегда считаются совместимыми понятиями. Чтобы минимизировать риски и родить здорового малыша, женщине необходимо своевременно обследоваться и пройти курс терапевтического лечения. Это поможет избежать осложнений, спланировать новую беременность уже после туберкулеза и сохранить свое здоровье на долгие годы.
Приложение N 5. ПОРЯДОК МОНИТОРИНГА БОЛЬНЫХ ТУБЕРКУЛЕЗОМ ЖЕНЩИН ФЕРТИЛЬНОГО ВОЗРАСТА, БЕРЕМЕННЫХ И ЖЕНЩИН ПОСЛЕ ЗАВЕРШЕНИЯ БЕРЕМЕННОСТИ ЛЮБОГО СРОКА И ЛЮБОЙ ЛОКАЛИЗАЦИИ, НАХОДЯЩИХСЯ НА ЛЕЧЕНИИ В ПРОТИВОТУБЕРКУЛЕЗНЫХ СТАЦИОНАРНЫХ ИЛИ ДИСПАНСЕРНЫХ .
Приложение N 5к приказу департаментаохраны здоровья населенияКемеровской областиот 10 марта 2010 года N 279
ПОРЯДОК МОНИТОРИНГА БОЛЬНЫХ ТУБЕРКУЛЕЗОМ ЖЕНЩИН ФЕРТИЛЬНОГО ВОЗРАСТА, БЕРЕМЕННЫХ И ЖЕНЩИН ПОСЛЕ ЗАВЕРШЕНИЯ БЕРЕМЕННОСТИ ЛЮБОГО СРОКА И ЛЮБОЙ ЛОКАЛИЗАЦИИ, НАХОДЯЩИХСЯ НА ЛЕЧЕНИИ В ПРОТИВОТУБЕРКУЛЕЗНЫХ СТАЦИОНАРНЫХ ИЛИ ДИСПАНСЕРНЫХ ОТДЕЛЕНИЯХ, ИЛИ НАБЛЮДЕНИИ В НЕАКТИВНЫХ ГРУППАХ ДИСПАНСЕРНОГО УЧЕТА В ПРОТИВОТУБЕРКУЛЕЗНЫХ УЧРЕЖДЕНИЯХ ОБЛАСТИ
1. При поступлении в стационарные отделения или первичном обращении в диспансерные отделения противотуберкулезных учреждений области за медицинской помощью женщин любого возраста обязателен сбор гинекологического анамнеза и первичный осмотр врача фтизиогинеколога (при его наличии) или акушера-гинеколога женской консультации по месту регистрации пациентки.
2. В случаях длительного стационарного или амбулаторного лечения больные туберкулезом женщины фертильного возраста должны повторно осматриваться врачом фтизиогинекологом (при его наличии) или акушером-гинекологом женской консультации не реже 1 раза в 3 месяца. Данная информация фиксируется в утвержденной форме «Мониторинг осмотра женщин врачом фтизиогинекологом или акушером-гинекологом женской консультации» и отправляется в организационно-методический кабинет ГУЗ «ОКПТД» не позднее 5 числа следующего за отчетным кварталом месяца. Контроль исполнения возлагается на руководителей противотуберкулезных учреждений области.
3. При установлении беременности в противотуберкулезном учреждении консилиум врачей фтизиатров и акушеров-гинекологов решает вопрос о возможности вынашивания беременности. В случае положительного решения вопроса осмотры врача фтизиогинеколога или акушера-гинеколога женской консультации проводятся в соответствии с планом диспансерного наблюдения беременной женщины.
4. Родильницы, переведенные из акушерских отделений в стационарные противотуберкулезные учреждения, должны быть в течение первых суток после перевода осмотрены врачом фтизиогинекологом (при его наличии) или акушером-гинекологом женской консультации. Повторные осмотры — по показаниям, но не реже 1 раза в 7 дней. Устная информация о состоянии родильницы и сроке ее пребывания в стационаре (до 42 дней после родов включительно) не реже 1 раза в неделю передается заместителю главного врача по лечебным вопросам ГУЗ «ОКПТД» с отметкой в истории болезни.
5. В случае отрыва от лечения беременной женщины или женщины в срок до 42 дней после завершения беременности любого срока и любой локализации фтизиатр стационара, участковый или районный фтизиатр сообщает об этом в женскую консультацию или гинекологический кабинет.
Ведение родов
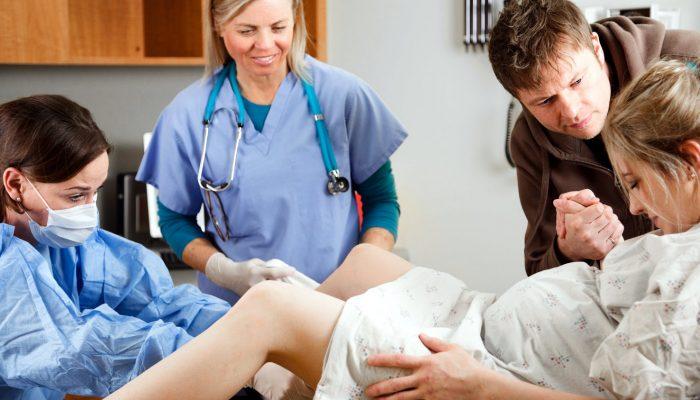
Курированием беременной, болеющей туберкулёзом, занимается участковый фтизиатр и акушер-гинеколог. Где рожают женщины с туберкулёзом? Роды должны проходить в специальном родильном доме. При отсутствии такового лечащий врач сообщает в обычное родильное отделение о роженице с туберкулёзом для проведения соответствующих мероприятий, позволяющих исключить возможность контакта с другими женщинами.
Отмечено, что роды у таких пациентов чаще проходят с осложнениями различного рода. Кесарево сечение показано при выявлении у туберкулёзной больной сердечно-лёгочной недостаточности и/или пневмоторакса (воздух в плевральной полости). Кроме того, родоразрешение оперативным путём проводят по акушерско-гинекологическим показаниям (например, тазовое предлежание плода и т. д.).
В большинстве случаев рождаются здоровые дети. Поскольку внутриутробное заражение малыша микобактерией наблюдается достаточно редко. Тем не менее больная активной формой туберкулёза женщина, родившая здорового ребёнка, может заразить его после родов.
Популярные статьи на тему: беременность после туберкулеза
Читать дальше
Пульмонология, фтизиатрия
Контакт с больным туберкулезом – каков риск заражения?
Случайный контакт носителем туберкулезной палочки безопасен: он не является источником инфекции. А вот при длительном и регулярном общении с обладателем открытой формы туберкулеза заразиться можно наверняка. Избежать болезни поможет профилактика.

Читать дальше
Акушерство, гинекология, репродуктивная медицина
Эндокринное бесплодие
Бесплодный брак – это отсутствие беременности в течение 1 года у супругов детородного возраста при условии регулярной половой жизни без применения каких-либо средств контрацепции.

Читать дальше
Аллергия
Побочное действие лекарственных средств. Дифференциальная диагностика аллергических, токсико-аллергических и псевдоаллергических реакций
Побочное действие лекарственных средств продолжает оставаться одной из актуальнейших проблем клинической медицины, в том числе дерматологии, занимая четвертое место после болезней сердца, онкологических заболеваний и инсульта среди причин смерти.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Аднексит
Аднексит — это заболевание, в основе которого лежит воспаление придатков матки — маточных труб и яичников. Эта болезнь очень редко встречается у девственниц, часто связана с заболеваниями, передающимися половым путем.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Гонорея
Гонорея – инфекционное венерическое заболевание, возбудителем которого является грамотрицательный гонококк, вызывающий в основном воспаление слизистых оболочек мочеполовых органов.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Кандидозный вульвовагинит
К числу наиболее распространенных инфекционных заболеваний влагалища относится кандидозный вульвовагинит. Отмечаемый во всем мире рост заболеваемости КВ связан в первую очередь с воздействием различных факторов внешней среды на организм человека.

Читать дальше
Акушерство, гинекология, репродуктивная медицина
Аменорея
Аменорея – это нарушение менструальной функции, которое сопровождается отсутствием менструаций на протяжении 6 мес и более. Частота аменореи в популяции составляет 3,5%, а в структуре нарушений МЦ и репродуктивной функции – до 10%.
Читать дальше
Пульмонология, фтизиатрия
Легочный кандидоз
Кандидоз сопровождающийся признаками поражения тканей дрожжеподобными микромицетами рода Candida, что ведет к развитию клинических признаков инфекции, обычно на фоне другой патологии.
Читать дальше
Пульмонология, фтизиатрия
Кокцидиоидоз
Кокцидиоидоз – эндемический контагиозный системный микоз, проявляющийся первичной легочной инфекцией, либо прогрессирующими гранулематозными поражениями кожи, костей, суставов, внутренних органов, мозговых оболочек.