Профилактика вич-инфекции: основы и рекомендации по профилактике вич
Содержание:
- Клиника
- Кто подлежит обязательной вакцинации?
- Постконтактная профилактика ВИЧ-инфекций
- Виды профилактики ВИЧ-инфекции
- СРЕДСТВА ИНДИВИДУАЛЬНОЙ ЗАЩИТЫ МЕДИЦИНСКИХ РАБОТНИКОВ
- Болезнь — особенности развития и патогенность
- Когда необходима
- МЕДИЦИНСКИЕ ОСМОТРЫ И ВАКЦИНАЦИЯ ПЕРСОНАЛА
- Если болеет пациент
- Профилактика заражения у медработников в лечебном учреждении
- Как действуют антиретровирусные препараты
- Симптомы
- Профилактика профессионального заражения ВИЧ-инфекцией медработников
- Эффективное лечение инфицирования
Клиника
После заражения в организме начинается процесс распространения вируса. Инкубационный период длится до 2,5 месяцев, но может быть и больше. Когда микробы достигнут предельной концентрации в печени, то начинается острый гепатит. Он част остается незамеченным, особенно если протекает в безжелтушной форме. Нередко пациенты узнают о заболевании при обследовании по поводу других патологий.
Почти у 80% иммунная система подавляет вирусные клетки и формируется специфический иммунитет. Работа печени нормализуется в течение нескольких месяцев, но некоторые симптомы остаются до конца жизни. У 15-20% пациентов болезнь приобретает хронический характер. Хронический гепатит не поддается полному излечению.

Острая форма болезни протекает по типу гриппа или ОРВИ, признаки не являются специфичными, поэтому не связываются с этим заболеванием. Первые симптомы болезни:
- Высокая температура до 38 градусов.
- Тошнота, рвота.
- Слабость, головокружение.
- Боли в животе.
- Ночные суставные боли.
При среднетяжелом течении у пациента может возникать сыпь по типу крапивницы, повышенная утомляемость, кровотечения из носа.
У 50% больных начинается желтуха. Кожа и склеры окрашиваются в желтый цвет, резко повышается температура, усиливается слабость, ухудшается аппетит. Усиливаются признаки геморрагического синдрома: кровоточивость десен, обильность менструации, желудочные или кишечные кровотечения. Кал становится бесцветным, а моча приобретает бурый оттенок.
Печень и селезенка больного увеличиваются в размерах, становятся болезненными при пальпации, усиливается сердцебиение и снижается давление. Все это сопровождается слабостью, апатией, бессонницей.
Такое состояние продолжается около месяца, затем симптомы постепенно ослабевают, желтуха исчезает, уровень билирубина нормализуется. Прежние размеры печени возвращаются через 4-6 месяцев.
Кто подлежит обязательной вакцинации?
Вакцинация против вирусного гепатита В не является обязательной. Однако существует несколько категорий населения, для которых эту процедуру проводят в первую очередь. К ним относятся:
- дети, рожденные от зараженной матери;
- сотрудники ЛПУ (лечебно-профилактических учреждений), особенно те, которые проводят манипуляции с кровью;
- дети, которые воспитываются в интернатах и других специализированных учреждениях;
- лица, которые вынуждены контактировать с инфицированными по месту жительства;
- пациенты, которые регулярно получают донорскую кровь или ее компоненту, а также те, кто проходит процедуру гемодиализа.
Однако проведение вакцинации только у тех категорий населения, которые находятся в зоне повышенного риска, не исправит ситуацию. Современные данные гласят, что среди пациентов с гепатитом В часто встречаются молодые люди, которые ведут нормальный образ жизни. Полноценную профилактику этого заболевания можно осуществить только путем обязательного применения вакцины для всех новорожденных.
Постконтактная профилактика ВИЧ-инфекций
20.11.2017
Постконтактная профилактика заражения ВИЧ-инфекцией – это медицинское вмешательство, направленное на предотвращение развития инфекции после вероятного контакта с ВИЧ.
Контакт с ВИЧ при исполнении профессиональных обязанностей – это контакт с кровью или другими представляющими опасность заражения биологическими жидкостями при попадании материала на кожу, имеющую травмы или микротравмы, и особенно под кожу и слизистые оболочки, произошедший при выполнении служебных обязанностей. Профессиональный контакт возможен у медицинских работников и у лиц некоторых других профессий.
Потенциально опасными считаются следующие жидкости:
- кровь;
- сперма;
- влагалищные выделения;
- лимфа;
- грудное молоко;
- ликвор;
- перитонеальная жидкость;
- амниотическая жидкость;
- плевральная жидкость;
- перикардиальная жидкость;
- фолликулярная жидкость;
- синовиальная жидкость;
- любая жидкость организма с примесью крови.
Такие субстанции, как кал, отделяемое из носовой полости, слюна, мокрота, пот, слезы, моча и рвотные массы не считаются опасными, если они не содержат видимую примесь крови.
По данным исследований, риск инфицирования ВИЧ при парентеральной аварийной ситуации с контаминированным ВИЧ инструментарием (укол, порез) составил 0,33%, при попадании загрязненного ВИЧ материала на слизистые оболочки или поврежденную кожу – 0,09%. Не отмечено случаев заражения при попадании ВИЧ на неповрежденную кожу.
Увеличивают риск при профессиональных контактах:
- ранение полой иглой;
- глубокое повреждение тканей, попадание загрязненного инструмента в сосуд;
- высокая ВН у источника инфекции.
Постконтактная профилактика состоит из:
- первичной обработки места ранения/контакта;
- назначения при необходимости химиопрофилактики заражения ВИЧ;
- дальнейшего диспансерного наблюдения пострадавшего (консультирование, лабораторное обследование).
Первичная отработка:
в случае порезов и уколов немедленно снять перчатки, вымыть руки с мылом. Под струей проточной воды дать крови свободно вытекать из раны до остановки кровотечения, обработать место ранения кожным антисептиком. Не тереть, не давить место ранения, так как дополнительная травматизация тканей может привести к увеличению риска заражения ВИЧ. В случае отсутствия проточной воды кровотечение не останавливать (дождаться, когда оно остановится самостоятельно), обработать место ранения кожным антисептиком. Не рекомендуется использовать сильнодействующие раздражающие средства при обработке места ранения;
- при попадании крови или других биологических жидкостей на кожные покровы это место обмывают водой с мылом и обрабатывают кожным антисептиком;
- при попадании крови и других биологических жидкостей пациента на слизистые оболочки глаз, носа и рта необходимо ротовую полость промыть большим количеством воды; слизистую оболочку носа и глаза обильно и многократно промыть водой или физиологическим раствором (не тереть);
- при попадании крови и других биологических жидкостей пациента на халат, одежду снять рабочую одежду и погрузить ее в дезинфицирующий раствор или в бикс (бак) для автоклавирования;
- при необходимости как можно быстрее начать прием антиретровирусных препаратов в целях постконтактной профилактики заражения ВИЧ.
7.1. Постконтактная превентивная терапия (химиопрофилактика) ВИЧ-инфекции
Химиопрофилактику назначают при:
- аварийных ситуациях (А1), связанных с повреждением кожных покровов;
- попадании контаминированного биологического материала на поврежденную кожу или на слизистые, если источник инфекции:
- больной ВИЧ-инфекцией;
- лицо, имеющее по эпидемиологическим данным высокий риск заражения ВИЧ.
Химиопрофилактика существенно снижает риск инфицирования при аварийных ситуациях, хотя не исключает его полностью. Известно, что …
Виды профилактики ВИЧ-инфекции
Чтобы снизить риски заражения ВИЧ в группах риска необходимо проведение профилактических мероприятий, которые могут до определенной степени уменьшить вероятность попадания вируса в организм. Профилактические мероприятия можно разделить на две группы:
- Доконтактная профилактика;
- Пост-контактная профилактика.
Важно
Даже, несмотря на соблюдение всех мер предосторожности и выполнение всех пунктов профилактики, полностью на 100% риск заражения исключить нельзя
Доконтактные меры профилактики
При таком способе защиты предполагается применение некоторых лекарственных препаратов, вводимых в организм заранее, если есть частые контакты с людьми, зараженными ВИЧ. Сюда относятся гомосексуалисты, сотрудники сферы интимных услуг, пары, где один из партнеров имеет ВИЧ-позитивный статус, а второй партнер здоровый. Кроме того, необходимо это и медработникам, которые контактируют с ВИЧ-инфицированными. После контакта меры защиты менее эффективны, особенно если они проводятся поздно.
Таким пациентам постоянно рекомендуется прием препарата (Тенофовир) с минимальным набором возможных побочных эффектов. Но прием этого препарата тоже полностью не исключает риски заражения, важны дополнительные меры защиты и профилактики. Риск заражения существенно снижается, но полностью он не исключен. Если речь идет об интимных контактах, необходимо дополнительное использование презервативов. Биологические среды зараженного партнера не должны попасть на слизистые.
Экстренная профилактика ВИЧ-инфекции (постконтактная)
К этой группе относят профилактику препаратами, которая проводится в ближайшее же время после опасного контакта с ВИЧ-инфицированным (в основном – это интимные контакты, реже – контакт с кровью). Подобная терапия позволяет экстренно провести мероприятия, которые помогут свести к минимуму риск заражения. Проводить ее нужно в ближайшие 72 часа после опасного контакта, желательно принимать препараты сразу же, как только стало известно о наличии ВИЧ у партнера
Важно не однократно принять таблетки, а пройти полную курсовую терапию на протяжении 28 — 30 суток
Важно
Стоит знать о том, что АРВ-препараты для такой профилактики не продаются в аптеках свободно, их выписывает только врач, опускаются они строго по рецептам и стоят дорого. Конкретный препарат назначает только врач!
Применяют их при незащищенном сексе или при разрыве презервативов, если имеются порезы и контакты с кровью инфицированных, при уколах зараженными кровью иглами.
Препараты обладают рядом побочных эффектов – тошнота, головные боли, недомогание. Поэтому прием их проводится только при острой необходимости.
Параллельно с назначением препаратов берется кровь на ВИЧ, а затем проводятся еще и контрольные исследования.
СРЕДСТВА ИНДИВИДУАЛЬНОЙ ЗАЩИТЫ МЕДИЦИНСКИХ РАБОТНИКОВ
Все манипуляции, при которых существует риск передачи гемоконтактных инфекций, необходимо выполнять с использованием барьерных средств защиты, которые включают медицинский халат или костюм (комбинезон), закрытую обувь, шапочку (колпак), маску, перчатки.
В качестве дополнительных средств защиты при высоком риске инфицирования могут применяться влагонепроницаемые нарукавники, фартуки.
При выполнении медицинских манипуляций, во время которых может произойти разбрызгивание крови и других биологических жидкостей, персонал должен использовать специальные лицевые экраны или защитные очки (рис. 6).

В помещениях, где проводят инвазивные процедуры, должен быть запасной комплект медицинской одежды.
Стирка спецодежды осуществляется централизованно, запрещается стирка спецодежды на дому.
При выполнении инвазивных манипуляций с высоким уровнем эпидемиологического риска применяют перчатки, которые позволяют снизить вероятность инфицирования медицинского работника:
двойные перчатки, в том числе с индикацией прокола (рис. 7);

перчатки с внутренним антибактериальным покрытием (рис. 8);
«кольчужные» перчатки (рис. 9).
При нарушении целостности перчаток их необходимо как можно скорее снять и выполнить гигиеническую обработку рук.
Даже если повреждена только одна из перчаток, необходимо заменить обе. Новую пару перчаток следует надевать на полностью высохшие после обработки руки с целью профилактики неблагоприятных реакций со стороны кожных покровов.
При загрязнении перчаток кровью или выделениями пациента необходимо удалить их при помощи тампона или салфетки, смоченных раствором дезинфицирующего средства или антисептика, чтобы избежать загрязнения рук в процессе снятия перчаток.
Важно!
Повторное использование перчаток строго запрещено. Не рекомендуется обрабатывать перчатки спиртсодержащими и иными антисептическими средствами — в этом случае увеличивается пористость и проницаемость материала.
Болезнь — особенности развития и патогенность
Акроним означает вирус иммунодефицита человека. Именно он может привести к синдрому приобретенного иммунодефицита или СПИДу, если его не лечить.
Организм человека не может полностью избавиться от инфекции, даже при лечении, на данном этапе развития медицины. Поэтому, как только вы заразитесь — это на всю жизнь.
Патоген атакует иммунную систему организма, в частности клетки CD4 (Т-клетки), которые помогают иммунитету бороться с инфекциями.
Без лечения, заболевание снижает количество Т-клеток, что делает человека более восприимчивым к другим инфекциям или новообразованиям.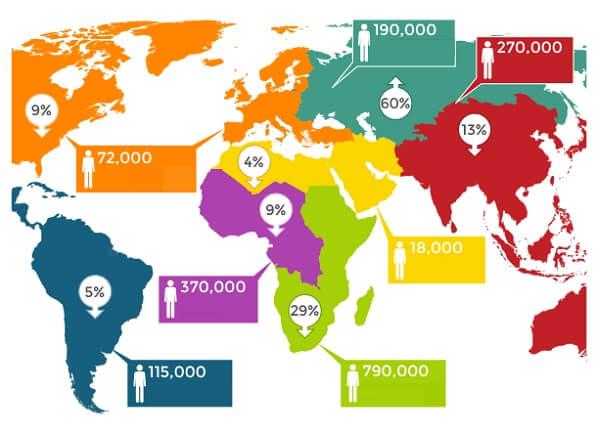
Со временем инородный агент может уничтожить так много CD4, что организм не будет не в состоянии бороться с инфекциями и болезнями.
Эффективного лечения пока не разработано, но при надлежащем медицинском обслуживании ВИЧ можно контролировать. Лекарство, используемое для лечения, называется антиретровирусной терапией или АРТ.
Она может значительно продлить жизнь инфицированных людей и снизить риск заражения других.
Неверные стереотипы связаны с ВИЧ-инфекцией, главным образом из-за связи вируса с сексуальным приобретением и выводов сексуальной распущенности.
Такое отношение неуместно, поскольку ВИЧ плохо передается без полового пути передачи или трансмиссивного контакта. Кроме того, ожидаемая продолжительность жизни очень высока, у пациентов, получающих постоянное лечение.
Патология не передается во время случайного контакта и легко инактивируется простыми детергентами. Большая часть озабоченности связана с неизлечимостью инфекции в настоящее время и неуклонным снижением иммунитета.
www.cdc.gov
emedicine.medscape.com
Когда необходима
Показания к проведению постконтактной профилактики инфекции:
- Для медицинских работников, контактирующих с вирусом, антиретровирусные препараты (АРВТ) назначают для предупреждения инфицирования ВИЧ после травм иглой или острым инструментом; после попадания жидкостей пациента на слизистые. Раньше АРВТ проводилась только для медработников. В 2005 г. было принято решение о целесообразности профилактики в ряде других случаев.
- Незащищенный секс. Один из наиболее распространенных путей заражения – половой акт с инфицированным партнером без использования презерватива. Риск есть и при оральном сексе.
- Использование наркоманами общих игл для инъекций.
- Переливание зараженной крови.
Прочие способы заражения составляют всего 1% от общего количества. Но небольшой риск существует при любом контакте с биологической жидкостью ВИЧ-позитивного человека. Представители любой из сфер, где предполагается взаимодействие с кровью, обязаны иметь аварийную аптечку («АНТИ-ВИЧ» или «АНТИ-СПИД»)
Хранить такую аптечку должны работники:
- стоматологических кабинетов;
- тату-салонов;
- студий микроблейдинга;
- маникюрных салонов;
- кабинетов косметолога.
В случае повреждения кожи обезопасить себя помогут препараты из аварийной аптечки:
- спирт медицинский для первичной обработки раны или полоскания ротовой полости;
- йод 5% для вторичной обработки;
- хлорамин Б (или Бациллол) для дезинфекции инструментов.
В комплекте есть вспомогательные средства для оказания первой медицинской помощи:
- вата;
- пипетка;
- стерильный бинт;
- пластырь в рулоне;
- бактерицидные пластыри разных размеров;
- ножницы;
- напальчники;
- перчатки;
- мыло.
Ситуации, когда о профилактике ВИЧ можно не беспокоиться:

- Укол грязным шприцем на улице. Вирус иммунодефицита неустойчив в окружающей среде, поэтому риск заражения стремится к нулю. Но есть риск заразиться столбняком или другими инфекциями. Посетить врача все же стоит.
- Поцелуй с ВИЧ-позитивным партнером. Слюна человека содержит незначительное количество вирусного белка. Для инфицирования его недостаточно. Риск есть, только если поцелуй был долгим, и у участников имелись кровоточащие ранки в полости рта.
- Постоянное проживание с ВИЧ-инфицированным. Вирус иммунодефицита не передается бытовым путем. Его нельзя получить:
- пользуясь общей посудой;
- через воду или пищу;
- при тактильных контактах (рукопожатие и другие);
- через воздух;
- в водоеме;
- при укусе насекомых.
МЕДИЦИНСКИЕ ОСМОТРЫ И ВАКЦИНАЦИЯ ПЕРСОНАЛА
При поступлении на работу все медицинские работники должны быть вакцинированы в соответствии с действующим календарем профилактических прививок, в том числе против вирусного гепатита В.
Вакцинацию медицинских работников против вирусного гепатита В проводят без учета возраста. При снижении напряженности поствакцинального иммунитета проводится ревакцинация против вирусного гепатита В, которой подлежат медицинские работники, имеющие контакт с кровью и/или ее компонентами, в том числе:
- персонал отделений службы крови, отделений гемодиализа, пересадки почки, сердечно-сосудистой и легочной хирургии, ожоговых центров и гематологии;
- персонал клинико-диагностических и биохимических лабораторий;
- врачи, средний и младший медицинский персонал хирургических, урологических, акушерско-гинекологических, анестезиологических, реаниматологических, стоматологических, онкологических, инфекционных, терапевтических, в том числе гастроэнтерологических стационаров, отделений и кабинетов поликлиник;
- медперсонал станций и отделений скорой помощи.
Серологические исследования напряженности поствакцинального иммунитета к гепатиту В рекомендуется проводить каждые 5–7 лет.
Обследованию на наличие HBsAg методом ИФА и Anti-HCV IgG в сыворотке крови при приеме на работу и далее ежегодно подлежат медицинские работники следующих учреждений и подразделений медицинских организаций:
- учреждений донорства крови и ее компонентов;
- центров, отделений гемодиализа, трансплантации органов, гематологии;
- клинико-диагностических лабораторий;
- хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов (в том числе перевязочных, процедурных, прививочных);
- диспансеров;
- перинатальных центров;
- станций и отделений скорой помощи;
- центров медицины катастроф;
- ФАПов, здравпунктов.
Обязательному обследованию на ВИЧ-инфекцию методом ИФА при приеме на работу и далее ежегодно подлежат медицинские работники следующих учреждений и подразделений медицинских организаций:
- центров по профилактике и борьбе со СПИД;
- учреждений здравоохранения, специализированных отделений и структурных подразделений учреждений, занятых непосредственным обследованием, диагностикой, лечением, обслуживанием, а также проведением судебно-медицинской экспертизы и другой работы с лицами, инфицированными ВИЧ, имеющие с ними непосредственный контакт;
- хирургических стационаров и отделений;
- лабораторий, которые осуществляют обследование населения на ВИЧ-инфекцию и исследование крови и биологических материалов, полученных от лиц, инфицированных вирусом иммунодефицита человека.
Если болеет пациент
Если лечащему врачу известно о наличии у пациента ВИЧ-инфекции, независимо от основного курса лечения ему прописывают антиретровирусную терапию предотвращению
Предосторожность защищает как медицинских работников, так и самого пациента. Так же, аналогичную терапию назначают всем людям, непосредственно контактирующим с больным
Специфика заболевания требует определенных дополнительных действий: перед терапией проверяется как действуют антиретровирусные препараты в конкретном случае. Индивидуальная реакция организма может быть такой, что лечение приведет только к стимуляции развития самого паразита, а не его угнетению. Когда установлена реакция, назначается прием антиретровирусных препаратов, на которые вирус отреагировал.
После внутримышечной инъекции назначается курс для реабилитации организма, так как само лекарство сильно влияет на состояние больного. При этих процедурах отмечается самый высокий риск инфицирования медицинского работника, так как используются острые иглы, а так же на поверхность кожи выделяются капли крови больного. В целях безопасности медработникам рекомендуется не проводить такие процедуры при плохом самочувствии или при наличии царапин и ранок на коже рук.
Лечение заболеваний ВИЧ не предполагает полного исцеления от заболевания, а лишь подавление его развития на некоторое время. Это значит, при контакте с кровью человека, который прошел полный курс реабилитации все равно можно заразиться
Важно понимать, что инфицирование происходит при контакте с кровью, сывороткой. Последняя не содержит форменных элементов крови, но может содержать белки ВИЧ
После прохождения курса лечения каждому пациенту присваивается номер в Федеральном регистре ВИЧ-инфицированных с соответствующими записями. Для того чтобы болезнь не развивалась необходимо периодически, в соответствии со своим номером, проходить повторные курсы лечения.
Профилактика заражения у медработников в лечебном учреждении
Профилактика для медицинских работников профессионального инфицирования вирусом ВИЧ включает обязательные для выполнения медперсоналом меры предосторожности:
при работе с пациентом необходимо использовать барьерные средства защиты: стерильные перчатки, халат, шапочку, маску и защитные очки (это обязательная одежда для хирургов и стоматологов);
необходимо соблюдать меры предосторожности во время проведения манипуляций при работе с медицинским инструментарием, при открытии стеклянных ёмкостей с лекарствами, пробирок с кровью или её компонентами;
техника безопасности предписывает использование в работе с пациентами инструментов, которые снабжены инженерной защитой. Это даёт возможность проводить манипуляционные действия с минимальным риском для врача и пациента;
медицинский персонал в работе должен пользоваться одноразовыми инструментами, которые после использования помещают в специальные боксы с дезинфицирующим раствором
После проведения работ одноразовые инструменты утилизируют;
дезинфекция рабочих поверхностей проводится после каждого пациента. Если биологические жидкости пациента попали на рабочую поверхность (стол, шкаф и др.), проводится дезинфекция сразу же после окончания приёма. Ещё одна дезинфекция через 15 минут;
транспортировка биологических образцов проводится с использованием герметичных, не поддающихся действию химических препаратов, контейнеров. Перевозка пробирок осуществляется в сумках с хладагентами.
Как действуют антиретровирусные препараты
Для защиты от заражения или после него существует множество специальных лекарств.
Предпочтительными являются: Ралтегравир, тенофовир, эмтрицитабин.
При непереносимости прописанных медикаментов, врач назначает альтернативные средства и их комбинации:
- абакавир;
- атазанавир плюс ритонавир;
- дарунавир плюс ритонавир;
- зидовудин плюс ламивудин;
- зидовудин плюс эмтрицитабин;
- лопинавир плюс ритонавир;
- маравирок;
- ралтегравир;
- рилпивирин;
- саквинавир;
- ставудин;
- тенофовир плюс эмтрицитабин;
- тенофовир плюс ламивудин;
- фосампренавир;
- энфувиртид;
- этравирином;
- эфавиренц.
emedicine.medscape.com
Симптомы
Ослабление иммунитета наступает медленно. Человек, который живет с ВИЧ, может чувствовать себя прекрасно на протяжении длительного времени и даже не знать об инфицировании. Но вирус уничтожает все больше клеток. При снижении их числа до критически низкого уровня появляется уязвимость для заболеваний, в том числе таких, к которым здоровый человек полностью невосприимчив.
Диагноз СПИД чаще всего ставится не менее чем через 2-3 года после заражения. Развивается серьезная болезнь или сочетание нескольких. Часто встречаемые признаки прогрессирования ВИЧ включают:
- понос;
- похудение;
- потливость ночью;
- длительное повышение температуры;
- острые респираторные заболевания;
- кандидоз;
- опоясывающий герпес и другие.
Развитие заболевания отличается у разных людей. При отсутствии терапии от заражения до смерти может пройти от 2 до 15 лет.
Профилактика профессионального заражения ВИЧ-инфекцией медработников
Меры предупреждения регламентируются СанПиНом 3.1.5.2826-10 и 3.1.5.2826-10 «Профилактика ВИЧ-инфекции» от 11 января 2011 года и от 21 июля 2016 года.

Профилактика ВИЧ-инфекции у медработников является наиболее актуальной в хирургии, стоматологии, лаборатории и прочих сферах, связанных с кровью и другими биологическими средами организма. Сотрудникам, состоящим в группе опасности, следует обследоваться на ВИЧ-инфекцию минимум один раз в год. Медицинский работник, у которого выявлен положительный анализ, отстраняется от своих обязанностей. Инфицированный работник не допускается к работе с пациентами и в пунктах переливания донорской крови.
В качестве профилактики заражения ВИЧ-инфекцией медработников важно соблюдать свод правил техники безопасности. Это помогает уменьшить риск заражения персонала инфекцией иммунодефицита
Особенно важна профилактика ВИЧ-инфекции в стоматологии и хирургии.
Медсестра наиболее подвержена заражению ВИЧ-инфекцией. Именно она выполняет ряд манипуляций с пациентом:
- сбор первичных данных;
- взятие мазков и материала для анализа;
- первичный доврачебный осмотр при поступлении в
стационар; - постановку инъекций и установку венозных катетеров;
- уход за пациентами.
Профилактика ВИЧ-инфекции среди медработников является необходимым мероприятием, ведь опасность заражения медицинского персонала может возникнуть на любом этапе манипуляций. Если к врачу поступает человек с неопределенным ВИЧ-статусом, он считается потенциально опасным. Все действия проводятся с соблюдением мер индивидуальной защиты, регламентированным СанПиНом профилактики ВИЧ-инфекции.
Профилактика ВИЧ в медучреждениях направлена на
обучении персонала при экстренном аварийном случае, при котором риск заражения
иммунодефицитом наиболее велик.
Заражение может произойти при работе с биологическим материалом пациента при выполнении различного рода процедур, особенно инвазивных, а также при утилизации использованных шприцов, обработке инструмента.

К основным причинам аварийных ситуаций,
приводящих к инфицированию медработников, относятся не соблюдение мер
безопасности кожных покровов и слизистых оболочек персонала.
Важно! Причины, приводящие к заражению ВИЧ-инфекцией медработников:
- отсутствие барьерных средств безопасности
(фартук, перчатки, очки, щитки); - нарушение правил личной безопасности при
инвазивных процедурах; - неверной утилизацией использованного
инструментария, в том числе, игл.
Для профилактической защиты медицинский персонал должен:
Перед работой с биологическим материалом защищать
поврежденные участки кожи лейкопластырем или повязкой.
Смена перчаток после каждого пациента. Перчатки следует
обрабатывать 70% спиртом или специальным раствором
Перед работой с потенциально опасными биоматериалами
применяются латексные плотные перчатки.
После снятия перчаток руки следует тщательно промыть
проточной водой с мылом.
Во избежание попадания биоматериала на слизистые
оболочки важно использовать повязки для лица и очки или пластиковые щитки.
Поверхности, загрязненные кровью или другой жидкостью
пациента, незамедлительно обработать дезинфицирующим средством. Обработка
проводится два раза с интервалом в 15 минут.
Лаборант при заборе капиллярной крови должен
использовать специальный инструмент.
Использованный одноразовый материал складывается для
обработки с последующей утилизацией в специальный не прокалываемый контейнер.
Необходимо отслеживать остатки моющих и дезинфицирующих
средств.
Любой работник, имеющий повреждения кожных покровов, особенно мокнущего вида, отстраняется от работы в манипуляционных, перевязочных и процедурных кабинетов до полного выздоровления.
Эффективное лечение инфицирования
Лекарства от заболевания не существует, но для борьбы с вирусом (замедления его распространения) можно использовать различные препараты. Каждый класс средств блокирует патоген по-разному.
Схемы лечения ВИЧ могут включать различные таблетки в определенное время каждый день на протяжении всей оставшейся жизни. Лечение патогена должно снизить патогенную активность до такой степени, что его невозможно обнаружить в крови.
Это не означает, что болезнь ушла, просто тест недостаточно чувствителен, чтобы обнаружить микроорганизмы. Вы все равно можете передавать ВИЧ другим людям, даже когда тесты отрицательны.
www.mayoclinic.org