Кашель при микоплазменной пневмонии
Содержание:
Симптоматика

Инкубационный период заболевания длится, примерно, 21 день. Симптомы микоплазменой пневмонии у взрослых многочисленны и имеют генерализованный характер: они затрагивают сразу несколько систем, провоцируя проявление нетипичных признаков болезни.
Согласно стандартной классификации можно говорить о следующих проявлениях заболевания:
- Подъем температуры тела до уровня субфебрилитета. Крайне редко микоплазменная форма воспаления легких характеризуется значительными показателями термометра. Как правило, говорить приходится об уровне 37.5-38 градусов. Нередко в первые несколько дней температуры нет вообще. Болезнь может протекать без гипертермии и на протяжении всего периода.
- Спустя несколько дней появляется сухой кашель. В этот период легко можно спутать микоплазмоз легких с бронхитом, ларингитом, трахеитом. Кашель с течением времени становится влажным, с большим количеством отделяемого экссудата. Длительность трансформации кашлевого рефлекса составляет, порядка, двух недель.
- Охриплость голоса.
- Выделение большого количества слизи из носовых ходов.
- Одышка, удушье (нарушения дыхательной функции организма).
Это неспецифические проявления, которые не дают возможности точно дифференцировать диагноз. Однако именно так начинается микоплазменное воспаление легких.
Далее появляются уже характерные признаки:

- Высыпания в области дермальных покровов тела. Сыпь имеет вид красных пятен или чешуйчатых бляшек, в зависимости от интенсивности иммунного ответа.
- Боли в мышечных структурах и суставные боли. Проявляются по причине общей интоксикации организма.
- Проявления общей интоксикации с головной болью, слабостью, сонливостью, чувством ватности тела.
Симптоматика развивается постепенно, с течением времени. Проявления как бы наслаиваются друг на друга, складываясь в единую клиническую картину. Длительность течения патологии составляет 10-30 дней. Редко, но все же такое возможно: болезнь разрешается без помощи врача. Поэтому рисковать не рекомендуется.
Симптомы недуга
Поскольку для заболевания характерно острое начало, на ранней стадии его развития могут проявляться выраженные симптомы.

При пневмонии проявляется характерная бледность кожи.
Чаще всего пациенты на раннем этапе развития недуга жалуются на следующие проявления:
- боль и чувство жжения в горле;
- ринит (заложенность носа);
- осиплость горла (может сопровождаться афонией).
Максимальное ухудшение самочувствия наблюдается спустя 2 недели. Пациента могут беспокоить следующие проявления:
- изнурительный кашель, сопровождающийся усиленным выделением мокроты;
- обструкция легких;
- побледнение кожных покровов;
- ощущение тяжести в мышцах;
- суставные боли;
- проявление отдышки.
В некоторых случаях проявляется и другая симптоматика:
- проявление характерной сыпи на кожных покровах;
- головная боль;
- расстройство пищеварения;
- бессонница;
- жжение кожных покровов.
Если терапевтические меры предприняты своевременно и недуг протекает без осложнений, процесс выздоровления занимает 10-14 дней.

Выздоровление – процесс взаимодействия врача и пациента.
Опасность патологии состоит в ее симптоматическом сходстве с ОРВИ, гриппом и бронхитов. В таком случае пациент пытается самостоятельно оказать себе помощь с использованием подручных средств.
Медикаменты, как правило, не проявляют эффективности и болезнь начинает прогрессировать. Своевременное обращение к специалисту и ранняя диагностика существенно повышают шансы пациента на полное выздоровление.
Пациент должен помнить о том, что воспаление легких может стать причиной следующих серьезных осложнений:
- менингит;
- энцефалит;
- миелит.
Если лечение было неоконченным, патология может проявиться вновь.
Диагностика
Для выявления патологии стандартных методов обследования пациентов с воспалением легких недостаточно. Безусловно, пациенты проходят рентгенографию для оценки очагов воспаления, но это лишь вспомогательный метод, позволяющий уточнить диагноз.

Какие методы используются для выявления недуга.
Основные мероприятия, используемые для постановки и подтверждения диагноза, рассмотрены в таблице:
| Допустимые методы диагностики | |
| Метод | Описание |
| Микробиологическое исследование | Подразумевает выполнение смывов носоглотки и бактериологического посева мокроты на специальные питательные среды. |
| Серодиагностика | Выполняется реакция связывания комплемента (РСК). |
| Радиоиммунный анализ | Наиболее чувствительный метод диагностики, позволяет обнаружить микоплазму, если она присутствует в биоматериале в небольших количествах. |
| Метод ДНК и РНК — зондов | Методы полимерной цепной реакции позволяющие выявить возбудителя в случае, когда другие способы неэффективны. |
| Непрямая иммунофлюоресценция | Используется для выявления антигенов в биосубстрате. |
Антитела к микоплазме позволяют установить или опровергнуть факт ранее перенесенного заболевания.
Лечение
Если недуг протекает в острой форме, лечение проводят исключительно в условиях стационара.

Микоплазменная пневмония у детей должна лечиться в условиях стационара.
Пациенту рекомендован постельный режим, подразумевающий отказ от любого рода нагрузок. Показано обильное питье: морс, соки, отвар трав, вода
Важно проводить регулярное проветривание и влажную уборку помещение. Если присутствует возможность можно использовать кварцевую лампу для обеззараживания помещения
В лечебных целях используют антибактериальные препараты следующих групп:
- макролиды;
- фторхинолы;
- тетрациклины.
Чаще всего медики назначают своим пациентам при микоплазменной пневмонии именно препараты группы макролидов.
Только специалист сможет грамотно рассчитать необходимую дозу лекарственного состава. Инструкция к медикаментам регламентирует средние дозировки и не является руководством к использованию.
Родители должны помнить о том, что дозы для детей рассчитываются с учетом многих факторов. Проводить лечение микоплазменной пневмонии у малышей в домашних условиях – запрещено, цена – здоровье ребенка.

Препараты для лечения пневмонии подбираются в индивидуальном порядке.
Поскольку заболевание требует комплексной терапии, могут применяться следующие средства:
- анальгетики;
- иммуномодуляторы;
- отхаркивающие препараты;
- поливитаминные комплексы.
После отступления патологии используют следующие методики физиотерапии:
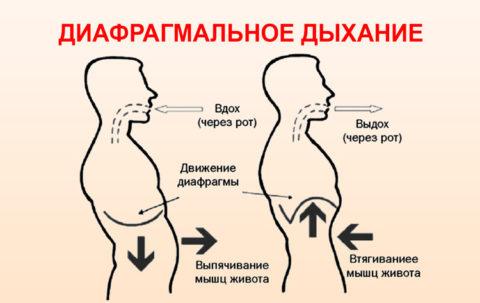
- дыхательная гимнастика;
- озонотерапия;
- УВЧ;
- массаж;
- ЛФК.
Пациент должен помнить о том, что микоплазма достаточно быстро и активно размножается в организме человека, потому осложнения пневмонии могут быть тяжелыми
Важно уделять должное внимание процессу диагностики и лечению недуга. С особенным вниманием следует относиться к проявлению недуга у детей
Причины развития недуга
Факторы становления проблемы многочисленны. Все это множество можно подразделить на несколько групп, а именно на три. Первая — это проникновение патогенной флоры в структуры организма.
Существует несколько видов микоплазмы. Каждая разновидность отличается собственным вариантом течения заболевания.
Урепалазма вида специес.
Встречается по преимуществу у представительниц слабого пола, несколько реже у мужчин. Обитает на слизистых оболочках половых органов и уретры. С током крови и лимфы подобные микроорганизмы могут транспортироваться из первичного очага к легочным структурам. Встречается такое, однако, редко.
Уреаплазма типа парвум.
Также встречается, преимущественно, у женщин. Представители сильного пола рискуют подхватить уреаплазму парвум через незащищенный орально-генитальный контакт. Речь идет о микроорганизме, который в норме составляет некоторую долю от условно-патогенной флоры половых органов представительниц слабого пола.
Уреаплазма рода уреатикулум.
Считается наиболее опасной разновидностью патогенного микроорганизма. Встречается редко, провоцирует тяжелые микоплазменные пневмонии с длительным, затяжным течением. Возможно развитие интерстициальных форм, потенциально летальных даже при своевременной терапии. Поражение легких данным видом микроорганизма требует незамедлительного лечения, желательно в условиях стационара.
Существуют и некоторые другие виды микрофлоры рода микоплазм, но они провоцируют воспаление легких крайне редко.
С точки зрения цитологии, возбудители (mycoplasma pneumoniae) представляют собой небольшие микроорганизмы, размером с вирусных, не имеющие клеточной стенки.
Это обуславливает их высокую скорость проникновения в организм и малый инкубационный период течения.
Пройдите бесплатный онлайн-тест на пневмонию
Лимит времени:
из 17 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
Информация
Данный тест позволит вам определить, есть ли у вас пневмония?
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
-
Сейчас с вашим здоровьем все в порядке. Не забывайте так же хорошо следить и заботиться о своем организме, и никакие болезни вам будут не страшны.
-
Симптомы которые вас беспокоят достаточно обширны, и наблюдаются при большом количестве болезней, но можно с уверенностью сказать что с вашим здоровьем что то не так. Мы рекомендуем вам обратиться к специалисту и пройти медицинское обследование во избежание возникновения осложнений. Так же рекомендуем ознакомиться со статьей о том как распознать пневмонию в домашних условиях.
-
В вашем случае наблюдаются яркие симптомы пневмонии! Однако есть вероятность что это может быть другое заболевание. Вам необходимо срочно обраться к квалифицированному специалисту, только врач сможет поставить точный диагноз и назначить лечение. Так же рекомендуем ознакомиться со статьей о том можно ли вылечить пневмонию без антибиотиков и как это сделать.
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
-
С ответом
-
С отметкой о просмотре
-
Задание 1 из 17
-
Да, ежедневно
-
Иногда
-
Сезонно (напр. огород)
-
Нет
-
-
Задание 2 из 17
-
Да
-
Нет
-
Только при заболевании
-
Затрудняюсь ответить
-
-
Задание 3 из 17
-
Да, живу постоянно
-
Нет
-
Да, работаю в таких условиях
-
Ранее жили или работали
-
-
Задание 4 из 17
-
Постоянно
-
Не нахожусь
-
Ранее находился
-
Редко, но бывает
-
-
Задание 5 из 17
-
Да, ярко выраженное
-
Не больше чем обычно
-
Нет, такого не было
-
-
Задание 6 из 17
-
Да
-
Нет
-
-
Задание 7 из 17
-
Да
-
Раньше курил(а)
-
Иногда
-
Нет, и никогда не курил(а)
-
-
Задание 8 из 17
-
Да
-
Раньше курили
-
Иногда бывает
-
Нет и никогда не курили
-
-
Задание 9 из 17
-
Да
-
Нет
-
-
Задание 10 из 17
-
Да
-
Нет
-
-
Задание 11 из 17
-
Да, врожденными
-
Нет, с сердцем все в порядке
-
-
Задание 12 из 17
-
Да, причем кашель сильный
-
Беспокоит, но кашель влажный
-
Нет
-
-
Задание 13 из 17
-
Да, чувствую себя ужасно
-
Легкая усталость, не критично
-
Нет, чувствую себя прекрасно
-
-
Задание 14 из 17
-
Да
-
Нет
-
-
Задание 15 из 17
-
Да, причем сильно
-
Есть небольшое ощущение дискомфорта
-
Нет
-
-
Задание 16 из 17
-
Да, очень сильная
-
Не больше чем обычно
-
Нет
-
-
Задание 17 из 17
Что говорят врачи?
«Занимаюсь лечением геморроя уже много лет. По статистике Минздрава геморрой способен переродиться в раковую опухоль уже через 2-4 года после появления болезни.
Основная ошибка — затягивание! Чем раньше начать лечение геморроя, тем лучше. Есть средство, которое Минздрав официально рекомендует для самостоятельного лечения геморроя дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это крем-воск Здоров на основе Прополиса. Он крайне результативен — убирает геморрой буквально за неделю, включая даже запущенные случаи (кроме совсем критичных).»
Этиология
Микоплазмы – микроорганизмы, лишенные клеточной стенки. От внешней среды их отделяет цитоплазма – тончайшая пленка, видимая только в электронный микроскоп. С ее помощью осуществляется фиксация микробов на клетках человеческого организма и защита от иммунных механизмов. Микоплазмы являются самыми простыми самостоятельно воспроизводящимися живыми организмами.
-
Морфология. Mycoplasma pneumoniae — мелкий анаэробный патоген, не имеющий клеточной стенки и паразитирующий в клетках дыхательной системы человека. Эти высоковирулентные штаммы по своему размеру сравнимы с вирусами. Бациллы присутствуют в грунте и подземных источниках, но полный жизненный цикл их проходит только в теле человека или животного. У людей микробы вызывают заболевания респираторного тракта — легочной микоплазмоз. Клетки микоплазм имеют грушевидную, гантелевидную, палочковидную, гранулярную или глобулярную форму с ветвящимся мицелием, а также микроворсинки и характерные терминальные структуры на одном полюсе. Бактерии требовательны к питательным веществам, но имеют полностью независимую метаболическую активность. Микоплазмы обитают внутри зараженных клеток и используют их энергию для осуществления собственного метаболизм. Они содержат РНК и ДНК, имеют отграничивающую мембрану, но лишены плотной клеточной стенки. Благодаря тому, что структура микоплазм схожа со строением нормальных клеток, микробы долгое время не распознаются иммунокомпетентными клетками и остаются резистентными к противомикробным средствам. Микоплазмы очень подвижны. Они свободно перемещаются от одной клетке к другой, непрерывно заражая их. Даже небольшое количество возбудителя в организме может вызвать патологический процесс. Это связано с высокой вирулентностью бактерий и их способностью крепко связываться с клетками организма.
- Культуральные свойства. Микоплазмы очень прихотливы. Они являются факультативными мембранными паразитами и растут только на сложным питательных средах, содержащих стимулирующие добавки: дрожжи, стероиды, жирные кислоты, аминокислоты, витамины и сыворотку. Эти вещества становятся для микробов источников питательных веществ — холестерина, липидов. Все питательные среды, используемые для культивирования микоплазм, должны содержать антибиотики, ингибирующие рост сопутствующей микрофлоры. Патогенные штаммы бактерий хорошо растут при наличии в атмосфере углекислого газа и при пониженной концентрации кислорода. Температурный оптимум — 36-37 градусов. На средах образуются мелкие колонии, центр которых врастает в агар, а периферия распространяется по поверхности. Под микроскопом такие колонии имеют вид яичницы-глазуньи. Микоплазму пневмония можно культивировать на стекле или пластике в виде монослоя, как выращивают клетки тканей.
- Тинкториальные свойства. Микоплазмы не окрашиваются по Грамму. Они хорошо красятся по Романовскому-Гимзе. Под электронным микроскопом можно обнаружить отдельные клетки, ограниченные трехслойной мембраной и содержащие рибосомы и рассеянный ядерный материал. С помощью красителя Динеса колонии микоплазм окрашиваются в синий цвет, тогда как колонии других микроорганизмов остаются бесцветными.
- Биологические свойства. Mycoplasma pneumoniae способна вызывать гемолиз эритроцитов барана, аэробно восстанавливать соли тетразолия и расти в присутствии метиленовой сини. Бактерия ферментирует глюкозу и маннозу с образованием кислоты, не гидролизует аргинин. В респираторном тракте нет микоплазм других видов, обладающих перечисленными свойствами. Поэтому для идентификация микоплазмы пневмония достаточно установить наличие одного из указанных признаков.
- Физиологические свойства. Размножаются микоплазмы бинарным делением. Жизнеспособные клетки превращаются в особые тельца, которые почкуются с образованием дочерних клеток. Бактерии обладают плеоморфизмом — способностью клеток изменяться под воздействием внешних условий. Изменение формы клеток обычно обусловлено средой культивирования, температурой и возрастом культуры. Специфические физические свойства и морфологические особенности микоплазм обусловлены отсутствием плотной клеточной стенки. К ним относятся: полиморфизм, пластичность, осмотическая неустойчивость к воздействию детергентов.
- Факторы патогенности: белки-адгезины; экзотоксин, поражающий мембраны нервных клеток и капилляры головного мозга; эндотоксин с выраженным цитопатическим действием; гемолизины; ферменты — нейраминидаза, протеаза, АТФ-аза, фосфолипаза, ДНК-за,нуклеаза.
Причины заражения
Стоит заметить, что вирус микоплазменной пневмонии содержится в каждом организме, однако, его переизбыток приводит к развитию патологий органов дыхательных путей.
Беспрепятственное размножение и распространение бактерии вызвано сбоями в работе иммунной системы, когда протекционные антитела начинают бороться со своими же тканями.
Микоплазмы являются уникальными микроорганизмами, так как они не имеют ничего общего с вирусами и бактериями L-формы.
Ученые насчитывают 12 видов микоплазм, однако, в человеческом организме встречаются всего 3 из них. Чаще всего болезнетворные микроорганизмы обнаруживаются в носоглотке и мочеполовых путях.
Микоплазменная пневмония широко распространена среди больных разного возраста и пола. Заболеванию подвержены все от 6 до 60 лет, однако, в последнее время участились случаи заражения детей дошкольного возраста.
Микоплазмы передаются воздушно-капельным путем, особенно подверженными болезни являются жители больших городов. Передаются микоплазмы довольно медленно, что существенно отличает их от вирусов.
Ввиду длительного инкубационного периода (до трех недель), задача выяснения причины заболевания существенно усложняется.
Микоплазмы легко поражают организм с ослабленным иммунитетом, при этом даже используя специальное оборудование, выявить болезнетворные микроорганизмы практически невозможно. Это объясняется тем, что данный вид микроорганизмов может находиться в организме всю жизнь, и только под действием возбудителей активизируется и начинает воспалительный процесс.
Возбудителями в данном случае могут являться вирусные инфекции, простудные заболевания, ЗППП и переохлаждение.
Отличие детской формы микоплазменной инфекции
У младенцев и детей до 3 лет редко наблюдаются выраженные симптомы пневмонии. Течение болезни протекает легко, и через неделю, при отсутствии осложнений, наступает выздоровление. Дети школьного и дошкольного возраста заражаются чаще. В таком возрасте симптомы протекают намного ярче, и развитие микоплазменной инфекции ускорено. Поэтому лечение нужно начинать с первых дней инфицирования.
 Лечение пневмонии у детей
Лечение пневмонии у детей
В детской форме встречаются наиболее часто симптомы, похожие на типичное заболевание органов дыхания:
- нарушение координации движений;
- трудности с концентрацией;
- высокая температура;
- кашель;
- проблемы с дыханием, иногда асфиксия.
Эти показатели можно фиксировать сразу за инкубационным периодом заболевания. Если на данном этапе не начать правильное лечение, развивается серьезное осложнение с угрозой летального исхода, необходимо как можно раньше диагностировать болезнь и принять меры.

Лечение
Для терапии микоплазменной пневмонии применяют эритромицин и новые препараты из группы макролидов, такие как кларитромицин или азитромицин. Эритромицин менее эффективен, потому макролиды назначаются в первую очередь. Могут дать нужный лечебный эффект и тетрациклины. Для лечения микоплазменной инфекции не применяют β-лактамные антибиотики (цефалоспорины, пенициллин).
Санаторно-курортное лечение и реабилитация
Больным, которые переболели острой формой пневмонии (в том числе, вызванной микоплазмами), рекомендуется реабилитация, реализуемая в два, три или четыре этапа. Два этапа: стационар и поликлиника. Три этапа: стационар, реабилитационное отделение, поликлиника. 4 этапа: стационар, реабилитационное отделение, санаторий, поликлиника. Если у пациента нетяжелое течение, то реабилитационные меры заключается в стационарной терапии, после которой человека наблюдают в условиях поликлиники.
Реабилитации в специальном отделении или центре подлежат лица, у которых в остром периоде болезни выявляли распространенное поражение (например, двустороннее) с гипоксемией, выраженной интоксикацией. Также реабилитация в спецотделении или центре рекомендована больным с осложнением микоплазменной пневмонии или вялым течением заболевания.
Цель реабилитации пациентов: восстановление функции органов дыхания и кровообращения, ликвидация морфологических нарушений. По индивидуальным показаниям врачи в реабилитационном отделении или поликлинике назначают противовоспалительные и/или антибактериальные препараты.
Для реабилитации крайне важны немедикаментозные меры:
- дыхательная гимнастика
- лечебная физическая культура
- физиотерапевтические процедуры
- массаж
- гидротерапия
- аэротерапия
- климатолечение
Эффективная реабилитация означает восстановления иммунологических и функциональных показателей, отсутствие временной нетрудоспособности по основной болезни на протяжении 12 месяцев, снижено число дней временной нетрудоспособности по острому респираторному заболеванию. Лица, которые перенесли микоплазменную пневмонию, должны быть направлены в местные санатории и климатические курорты с сухим и теплым климатом:
- Гурзуф
- Ялта
- Юг Украины
- Симеиз
Больные с перенесенной пневмоний и страдающие астенизацией должны пребывать на курортах с горным климатом, например, на Алтае, в Киргизии и пр.
Диспансеризация
Диспансерное наблюдение необходимо для 5 групп пациентов:
- подверженные риску пневмонии
- практически здоровые
- страдающие хроническими заболеваниями
- находящиеся на стадии декомпенсации и инвалиды
- подверженные частым заболеваниям
Лица, которые переболели пневмонией, и которых врачи посчитали выздоровевшими, наблюдаются по второй группе диспансерного учета на протяжении полугода. Обследование нужно пройти через 30 дней, а второй — спустя 3 месяца после выздоровление. Третий раз пациент обследуется через 6 месяцев после выписки из стационара.
Диспансерное обследование подразумевает осмотр доктором, проведение общего анализа крови, исследование крови на сиаловые кислоты, С-реактивный белок, серомукоид, фибриноген и гаптоглобин. Если патологические изменения не выявлены, пациента переводят в первую группу. Если изменения присутствуют, человека оставляют во второй группе на протяжении 12 месяцев, чтобы реализовывать оздоровительные меры.
Те, у кого была микоплазменная пневмония с затяжным течением, и лица, у которых при выписке из стационара были остаточные изменения в легких, биохимические изменения в крови и СОЭ выше нормы, должны наблюдаться в 3-й группе на протяжении года. Причем посещения врача нужны спустя 1, 3, 6 и 12 месяцев после выписки из стационара, во время которых проводится как осмотр врачом, так и лабораторные исследования. Некоторым пациентам может понадобиться консультация онколога или фтизиатра. После полного выздоровления человека причисляют к первой диспансерной группе. Если в легких сохранились изменения, обнаруживаемые на рентгенограмме, то больного причисляют ко второй диспансерной группе.
Диагностика
Для определения микоплазменной пневмонии учитывают данные клинической картины, результаты рентгенографии, серологического и ПЦР-исследования. Для уточнения диагноза в некоторых сложных случаях может быть назначена компьютерная томография. Установить наличие микоплазма пневмония на первой неделе развития заболевания достаточно сложно, поскольку симптомы еще не будут достаточно выражены. На ранней стадии во время осмотра врач увидит только покраснение горла и увеличение миндалин. Со временем можно будет отметить ослабленное дыхание и редкие хрипы. Клиническую картину дополняют внелегочные проявления.
Одним из основных методов исследования при пневмонии является рентгенограмма. На рентгеновском снимке при микоплазменной пневмонии визуализируется двустороннее усиление легочного рисунка с характерными неоднородными, нечеткими очагами поражения в нижних сегментах легких.
Для микоплазменной пневмонии при исследовании крови отмечается не такое выраженное повышение уровня лейкоцитов в крови и увеличение СОЭ, как при пневмококковой или стафилококковой пневмонии. Бактериологическое исследование мокроты не имеет практической ценности, поскольку требует использования специфических культур для роста Микоплазма пневмония и длительного периода времени (около двух недель).
Наиболее информативным методом определения микоплазма пневмония является ПЦР (полимеразная цепная реакция). Во время исследования в крови пациента определяют характерные для этой инфекции антитела. Иммуноглобулин M (IgM) появляется в организме через 3-5 дней после начала заболевания, но быстро исчезает. Таким образом, при его обнаружении можно судить об острой стадии заболевания. Иммуноглобулин G (IgG) появляется в крови через несколько недель после начала развития патологии и сохраняется длительное время. Таким образом, врач оценивает соотношение этих показателей и может судить об активности процесса. Для уточнения диагноза требуется сдавать анализ два раза с интервалом в две недели. Для Микоплазма пневмония показательно увеличение уровня иммуноглобулинов в четыре раза.
Качественную диагностику микоплазменной пневмонии выполняют в Юсуповской больнице. Больница оснащена всем необходимым оборудованием для исследования подобной патологии
Квалифицированный персонал и современная аппаратура позволяют проводить диагностику в кратчайшие сроки и получать достоверную информацию, что очень важно для выбора терапии
Микоплазменная пневмония – лечение
Иногда представленное заболевание разрешается самостоятельно. У здоровых людей с «крепким» иммунитетом клиническая картина патологии постепенно исчезает в течение 7-10 дней. Еще около недели остается легкий сухой кашель, который тоже сходит «на нет». В остальных случаях требуется комплексное лечение микоплазменной пневмонии, направленное на уничтожение возбудителя. Симптоматическая терапия осуществляется параллельно базовой, по требованию.
Микоплазменная пневмония – клинические рекомендации

Острое и подострое воспаление легочных альвеол, вызванное Mycoplasma pneumoniae, требует пребывания в условиях стационара. Больной вправе отказаться от помещения в отделение и отправиться домой, но лучше следовать предписаниям пульмонолога. Микоплазменная инфекция клинические рекомендации предполагает следующее:
- Постельный режим. Необходимо ограничить любые виды физических, интеллектуальных, эмоциональных нагрузок.
- Обильное питье комнатной температуры. Подойдут отвары трав, морсы и компоты, чистая вода, некрепкие чаи.
- Сбалансированное питание. Рацион должен содержать необходимые витамины и микро-, макроэлементы. Желательно ограничить потребление соли, жирных и жареных блюд, простых сахаров.
- Регулярное проветривание помещения, в котором находится больной, влажная уборка.
- Ежедневное кварцевание палаты.
Препараты при микоплазменной пневмонии
Возбудители описываемого воспалительного процесса обладают высокой устойчивостью ко многим антибактериальным средствам с широким спектром действия. Mycoplasma pneumoniae нечувствительны к пенициллинам и целафоспоринам, включая новейшие препараты последних поколений. По этой причине антибиотик при микоплазменной пневмонии подбирается из следующих групп:
- макролиды;
- тетрациклины;
- фторхинолоны.
Препаратами выбора среди перечисленных групп являются макролиды. Они обладают максимальной эффективностью в борьбе с инфекцией, редко вызывают негативные побочные действия, безопасны в терапии детей и беременных, кормящих женщин. Если макролиды по какой-либо причине не подходят, при подозрении на микоплазменную пневмонию следует назначить фторхинолоны новых поколений или тетрациклины. Они тоже производят выраженный эффект, но курс лечения может занять больше времени, и появляется риск возникновения неблагоприятных побочных реакций.
Антибиотики используются преимущественно в пероральной форме. Внутренний прием позволяет добиться ожидаемых терапевтических результатов без аллергических явлений. Если заболевание протекает тяжело, есть подозрения на прогрессирование осложнений, антибактериальные лекарства применяются в виде растворов для внутривенного введения. После снятия обострения можно заменить их таблеточными формами.
Базисная терапия должна подкрепляться вспомогательной и симптоматической. В зависимости от тяжести течения пневмонии, выраженности признаков, назначаются следующие медикаменты:
- иммуномодуляторы (Ронколейкин);
- нестероидные противовоспалительные анальгетики (Парацетамол, Ибупрофен);
- противокашлевые, муколитики и отхаркиващие (Амброксол, Лазолван);
- сосудосуживающие капли в нос (Називин, Виброцил);
- антигистаминные препараты (Лоратадин, Супрастин);
- местные средства для купирования воспаления и раздражения кожи (при сыпи – Солкосерил, Метрогил) и другие.
Схема лечения микоплазменной пневмонии
Базисная терапия основывается на приеме антибиотиков, в большинстве ситуаций – из группы макролидов. Пневмония микоплазменной этиологии хорошо поддается лечению данными медикаментами. Курс рассчитывается индивидуально, но пульмонологи советуют использовать антибиотики не менее 2,5-3 недель. В противном случае есть риск рецидива инфекционного поражения. В таблице приведены стандартные рекомендации по лечению с применением разных вариантов препаратов.
|
Антибиотик |
Внутрь |
Внутривенно |
|
Макролиды |
||
|
Азитромицин |
0,5 г/24 ч |
|
|
Кларитромицин |
0,5 г/12 ч |
0,5 г/12 ч |
|
Джозамицин |
0,5 г/8 ч |
|
|
Эритромицин |
0,5 г/6 ч |
0,5-1 г/6-8 ч |
|
Медикамицин |
0,4 г/8 ч |
|
|
Спирамицин |
3 млн МЕ/12 ч |
1,5 млн МЕ/8 ч |
|
Рокситромицин |
0,15 г/12 ч |
|
|
Тетрациклины |
||
|
Юнидокс Солютаб |
0,1 г/12 ч |
|
|
Вибрамицин |
0,1 г/12 ч |
0,1 г/12 ч |
|
Фторхинолоны |
||
|
Левофлоксацин |
0,5 г/24 ч |
0,5 г/24 ч |
|
Гатифлоксацин |
0,4 г/24 ч |
|
|
Моксифлоксацин |
0,4 г/24 ч |
0,4 г/24 ч |
https://youtube.com/watch?v=p6Gq9jY1zMU
Симптомы
Mycoplasma pneumoniae вызывает у человека заболевания респираторного тракта инфекционной природы. Данный возбудитель был выделен при изучении атипичной пневмонии в 1930 году. Спустя 32 года Mycoplasma pneumoniae была зафиксирована в медицинской литературе как отдельный вид бактерий.
Микоплазменную пневмонию чаще всего фиксируют у детей и лиц до 35 лет. Наибольшая заболеваемость — у детей до 5 лет жизни и 11-13 лет. Путь передачи болезни: воздушно-капельный.
Исследователь В. И. Покровский предложил сгруппировать симптоматику микоплазменной пневмонии в такие категории:
1. Респираторные
- верхние дыхательные пути (бронхит, трахеит, фарингит)
- легочные (плевральный выпот, пневмония, абсцесс легких)
2. Нереспираторные
- желудочно-кишечные (панкреатит, гепатит, гастроэнтерит)
- гематологические (тромбоцитопеническая пурпура, гемолитическая анемия)
- сердечно-сосудистые (перикардит, миокардит)
- мышечно-скелетные (полиартрит, артралгия, миалгия)
- неврологические (мозжечковая атаксия, периферические и черепно-мозговые невриты, менингоэнцефалит, менингит)
- дерматологические (полиморфная эритема, высыпания)
- генерализованные инфекции (септикопиемия, полилимфоаденопатия)
При микоплазменной инфекции инкубационный период может длиться около трех недель. Если в организм попало сразу большое количество возбудителя, или организм ослаблен, то инкубация сокращается. Если же защитные силы организма очень активны, инкубационный период может быть больше 3-4 недель, но такое бывает крайне редко. Сначала появляются симптомы-предвестники, связанные с поражением верхних дыхательных путей. Болезнь начинается постепенно с таких проявлений:
- головные боли
- слабость в теле
- сухость и «першение» в горле
- насморк
- кашель (в начале болезни без мокроты, а потом начинает отделяться слизистая и вязкая мокрота)
Кашель длительный, имеет пароксизмальный характер. Во время приступа характеризуется как интенсивный. Задняя стенка глотки, язычок и мягкое небо во время болезни постоянно красный. Если инфицирование микроплазмами вызывает бронхит, врач выслушивает сухие хрипы, дыхание становится жестком. Легкое течение острого респираторного вирусного заболевания, вызванного микоплазмами, характеризуется зачастую фарингитом и катаральным ринитом.
Среднетяжелое течение характеризуется сочетанием поражения нижних и верхних дыхательных путей, вследствие чего развиваются такие болезни:
- ринофарингобронхит
- фарингобронхит
- ринобронхит
Болезнь проходит с субфебрильной температурой. При латентном течении или стертой симптоматике температура тела может оставаться нормальной или повышаться, но периодически.
Перечисленные выше проявления микроплазменной пневмонии становятся более явными на пятый-седьмой день. В этот период температура достигает отметки 39-40°С, и является такое на протяжении 5-7 суток. Далее она может опускаться до субфебрильных значений, и держится в этом промежутке от 7 до 12 суток, в некоторых случаях может быть повышенной и более долгое время.
Для пневмонии, спровоцированной микоплазмамами, типичны долго непроходящий и сильный кашель, при котором отходит слизистая мокрота в небольшом количестве. Кашель не проходит на протяжении 10-15 суток. В большинстве случаев врачи фиксируют такое проявление болезни как боль в грудной клетке, которая становится сильнее при вдохе и выдохе.
Физикальные проявления микоплазменной пневмонии появляются в большинстве случаев на 4-6 сутки от начала заболевания:
- крепитация
- ослабленное везикулярное дыхание
- укорочение перкуторного звука (редко)
- мелкопузырчатые хрипы
Данные признаки не обнаруживаются в 20 случаях из 100, а патологический процесс в легких можно обнаружить только на рентгенограмме. В части случаев развивается умеренно выраженный экссудативный или, чаще, фибринозный плеврит.
Эффективные способы лечения микоплазмоза лёгких
Лечение микоплазменной пневмонии проводится антибиотиками. Наиболее эффективными средствами являются макролиды. Они не токсичны сравнительно с другими противомикробными препаратами и хорошо переносятся пациентами всех возрастов. Преимущества – отсутствие токсического воздействия на почки, кровь, центральную нервную систему. У детей крайне редко вызывают аллергические реакции.
Назначаемые препараты (полусинтетические):
- Азитромицин;
- Кларитромицин;
- Рокситромицин.

Лечить пациентов нужно с учётом тяжести их состояния и возраста. Условия, способствующие быстрому выздоровлению: щадящая диета, вентиляция помещения, постельный режим, достаточное количество питья, приём витаминов.
Больные с воспалением лёгких нуждаются в качественной реабилитации, особенно при двустороннем поражении органа и сильной интоксикации. Её цели – восстановление функциональности дыхательной системы, устранение структурных изменений тканей, возобновление нормального кровообращения. Особое значение имеет ЛФК и дыхательная гимнастика, водолечение, массажи, физиопроцедуры. Для лечения микоплазменной пневмонии и предупреждения развития поздних осложнений рекомендуется санаторно-курортный отдых.