Причины, симптомы и лечение очаговой пневмонии у взрослых
Содержание:
- Диагностика очаговой пневмонии
- Диагностика и лечение болезни
- Симптоматика
- Локализация
- Симптоматика
- Симптомы пневмонии
- Очаги в легких: что это может быть и как влияет на организм
- Причины и патогенез
- Осложнения пневмонии
- Причины
- Особенности проводимой терапии
- Причины заболевания
- Диагностика кальцинатов
- Можно ли лечить эту болезнь в домашних условиях
- Этиология
- Причины и патогенные механизмы, вызывающие развитие воспаления
- Лечение пневмонии
- Вспомогательное лечение
Диагностика очаговой пневмонии
Диагностика очаговой пневмонии базируется на опросе пациента, сборе анамнеза жизни и заболевания, визуальном осмотре, данных аускультации, перкуссии и пальпации, на результатах дополнительных лабораторно-инструментальных методов обследования. В их число входит:

- лабораторная диагностика крови — возможно появление нейтрофильного лейкоцитоза, повышение СОЭ, смещение лейкоцитарной формулы влево;
- определение показателей мочи может диагностироваться повышенная концентрация протеинов.
- биохимический анализ крови — наблюдается повышенное количество маркеров острого воспаления: фибриногена, сиаловых кислот, глобулинов, С-реактивного белка;
- бактериология мокроты позволяет выявить патогенный агент, его устойчивость к медикаментам;
- иммунологические анализы характеризуются снижением числа иммуноглобулинов;
- рентгенография ОГК – на рентгене при очаговой пневмонии появятся тени средней интенсивности, небольших размеров, с нечеткими границами;
- компьютерная томография;
- магнитно-резонансная томография.
Диагностика и лечение болезни
Чтобы диагностировать болезнь и ее точную форму, проводятся различные мероприятия. Макропрепарат «Очаговая пневмония»: все слои бронха подвержены инфильтрации, в просвете располагается экссудат из лейкоцитов и слущенных клеток эпителия, есть места деструкции бронхиальной стенки. В Близлежащих альвеолах находится серозно-лейкоцитарный экссудат. Перифокально становятся видны альвеолы – расширенные и наполненные воздухом.

Постановка предполагаемого диагноза по развивающейся симптоматике несложная для специалиста. Также методы выявления патологии могут быть следующими:
- рентгенография;
- биохимия крови и общий анализ;
- анализ образца мокроты на выявление возбудителя;
- серологическое обследование;
- исследование крови на газовый состав.
Терапия очагового воспаления реализуется консервативными методами. Оно основано на приеме подобранных врачом антибиотиков. Их пьют курсом, минимум 2 недели. Также из препаратов назначаются такие группы:
- противовоспалительные средства;
- дезинтоксикационные;
- муколитические средства и бронхолитики;
- кортикостероиды;
- иммуномодуляторы;
- комплексы витаминов и минералов.
Также после нормализации температуры в терапию включаются физиотерапевтические процедуры:
- лекарственный электрофорез;
- УВЧ.
Также лечение будет более эффективным при организации лечебного массажа и занятий ЛФК. В запущенных случаях может потребоваться плазмаферез.
Симптоматика
Очаговая пневмония — осложнение ОРВИ, трахеита или бронхита. Заболевание начинается постепенно: температура становится субфебрильной, колеблется, затем появляется кашель с трудноотделяемой слизистой или гнойной мокротой, потливость, акроцианоз.
Больные жалуются на болезненные ощущения в груди во время кашля.
 Характерными симптомами пневмонии, обнаруживаемыми при физикальном обследовании, являются:
Характерными симптомами пневмонии, обнаруживаемыми при физикальном обследовании, являются:
- Ослабление перкуторного звука над областью воспаления,
- Жесткое дыхание,
- Разнокалиберные хрипы,
- Крепитация — высокочастотный патологический дыхательный шум, выявляемый во время аускультации.
Если очаги поражения сливаются, то состояние больного резко ухудшается — появляется одышка и цианоз.
Крупозная пневмония протекает намного тяжелее очаговой и проявляется более выраженными симптомами. Это связано с воспалением целой доли легкого и части плевры.
Патология развивается быстро: появляется лихорадка, симптомы интоксикации, одышка и боль в груди. Основным клиническим признаком заболевания является сухой, мучительный кашель, который со временем становится продуктивным с отхождением «ржавой» мокротой. Высокая температуры и кашель с мокротой сохраняются в течение 10 дней.
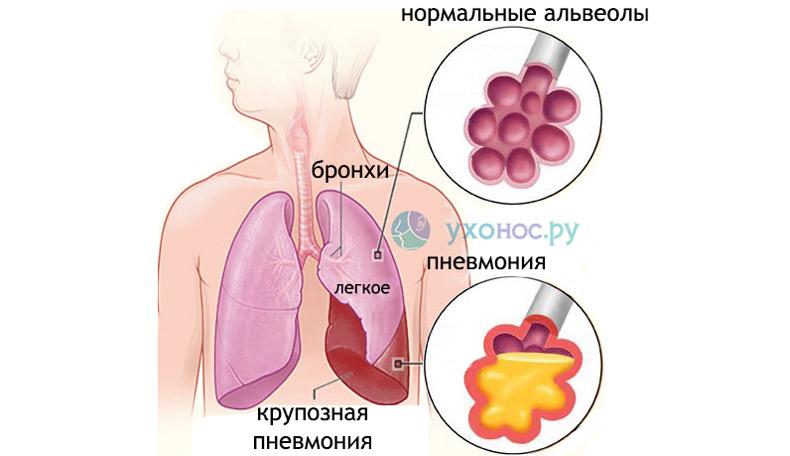
В тяжелых случаях кожные покровы краснеют, появляется цианоз и герпетические высыпания в области носа, губ и подбородка. Дыхание становится учащенным и поверхностным, крылья носа раздуваются, кровяное давление понижается, тоны сердца приглушаются. При аускультации обнаруживаются влажные хрипы и крепитация.
Учитывая опасность осложнений и выраженность симптомов пневмонии, лечение ее следует проводить в условиях пульмонологического отделения.
Интерстициальная пневмония — целая группа диффузных заболеваний легких, при которых происходит неуклонное прогрессирование воспалительных изменений в межуточной ткани. При этом поражается паренхима органа – эндотелий легочных сосудов, альвеолярные перегородки. Соединительная интерстициальная ткань воспаляется и отекает, нарушается газообмен, легочные элементы необратимо склеиваются.
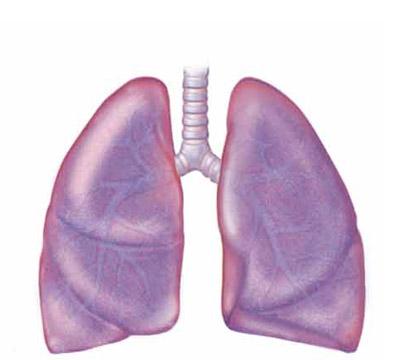
Интерстициальная пневмония
Заболевание развивается медленно, часто на протяжении нескольких лет. Одышка — основной симптом воспаления легких у взрослого человека. Она нередко сопровождается подъемом температуры, кашлем со скудной мокротой и прожилками крови. У больных отмечается снижение веса, появляется ринит, конъюнктивит, головная боль. При аускультации обнаруживают жесткое дыхание без хрипов.
Интерстициальная пневмония обычно развивается у лиц с врожденным и приобретенным иммунодефицитом.
Скрытая или бессимптомная пневмония обычно развивается у ослабленных и истощенных лиц на фоне снижения общей резистентности организма. Иммунные клетки находятся в подавленном, неактивном состоянии и становятся неагрессивными в отношении патогенных микроорганизмов. Больные жалуются лишь на легкое недомогание и повышенное потоотделение. Эти признаки являются единственными симптомами заболевания, связанными с высоким уровнем интоксикации организма. Токсины бактерий длительно циркулируют в крови, не инактивируются и не выводятся полностью печенью и почками. Так происходит поражение внутренних органов — головного мозга, сердца, сосудов. Пневмония без температуры, кашля, головной боли и миалгии — опасное для жизни человека заболевание.
Локализация
В зависимости от локализации воспалительного процесса различают правостороннюю, левостороннюю и двустороннюю пневмонию.
Правосторонняя
Правосторонняя бронхопневмония встречается гораздо чаще по сравнению с другими видами. Это объясняется анатомическим строением дыхательной системы – правый бронх шире левого и является основным естественным продолжением трахеи, через которую и проникают инфекционные агенты – бактерии, вирусы, грибковая инфекция.
Левосторонняя
Левосторонняя бронхопневмония – менее распространенный вид очагового воспаления лёгких, свидетельствующий о слабом иммунитете больного. В этом случае лечение затрудняется тем, что кровоснабжение левого лёгкого слабее, что, в свою очередь, затрудняет транспортировку лекарств в пораженные ткани.
Двусторонняя
Двусторонняя бронхопневмония – самый редкий и самый опасный вид очаговой пневмонии. Это заболевание встречается у лиц с нарушением легочной вентиляцией и сильно ослабленным иммунитетом, в том числе на фоне вирусных респираторных инфекций (грипп, коронавирусы).

Симптоматика
Симптомы болезни выражены нечётко, похожи на другие патологии верхних дыхательных путей, что осложняет постановку диагноза, который основывается не на жалобах больного, а на лабораторных исследованиях.
Очаговое воспаление лёгких характеризуется острым или плавным течением. Независимо от этого к общим признакам заболевания относят:
- боль в груди;
- влажный или сухой кашель;
- озноб и лихорадку;
- головные боли, боли при кашле и дыхании;
- повышенную потливость;
- синюшную или бледную кожу с возможными высыпаниями на поверхности.
Температура тела зачастую связана с возрастом и здоровьем. У молодых людей организм борется с воспалением и температура подрастает до +39С, у пожилых людей она держится на субфебрильном уровне (незначительно повышена). Кашель обычно сухой и в редких случаях – влажный. В мокроте могут быть примеси гноя или кровяных сгустков.
Очаговая пневмония может сопровождаться тахикардией (110 сердечных сокращений в минуту) и одышкой, которая возникает при скоплении экссудата в альвеолах. При одышке наблюдаются дополнительные симптомы: рост артериального давления, жёсткое дыхание, состояние раздражения.
У ребёнка заболевание проявляется более ярко:
- резкий рост температуры до +40-41С;
- вялость и апатичное состояние;
- посинение носогубной складки;
- тошнота из-за общей интоксикации;
- участки кожи между рёбрами втянуты внутрь.
Проявления патологии у детей напоминает бронхит: кашель, признаки ОРЗ, высокая температура, поэтому важно сдать необходимые анализы и на их оснвании поставить диагноз. Клинические проявления левосторонней и правосторонней пневмонии отличаются по некоторым признакам
Правильный диагноз может поставить только врач, ориентируясь на конкретные жалобы и результаты обследования
Клинические проявления левосторонней и правосторонней пневмонии отличаются по некоторым признакам. Правильный диагноз может поставить только врач, ориентируясь на конкретные жалобы и результаты обследования.
Симптомы пневмонии
- Лихорадка. Сильный озноб, температура до 40 °С. Возникает как защитная реакция организма. Лихорадка помогает организму приспособиться к воздействию пирогенных (биологически активных) веществ вирусного и бактериального происхождения.
- Кашель. Может быть как сухим, так и влажным. Мокрота может быть водянистой и в виде гноя, слизи – желтоватой, зеленоватой, при запущенных пневмониях – кровянистой,
- Отсутствие аппетита. Организм даёт своеобразный сигнал желудочно-кишечному тракту на то, чтобы тот не тратил силы на переваривание пищи. Ведь эти силы нужны на борьбу с недугом. Особенно при пневмонии не хочется есть тяжёлую пищу (мясо, грибы, бобовые).
- Колющая боль в груди. Особенно боль усиливается на глубоком вдохе.
Одышка, учащённое сердцебиение, ощущение нехватки кислорода (сердце начинает интенсивно перекачивать кровь).
Синий оттенок губ, ногтей. Этот симптом – прямая реакция на нехватку организму кислорода.
Необоснованная тревожность.
Очаги в легких: что это может быть и как влияет на организм
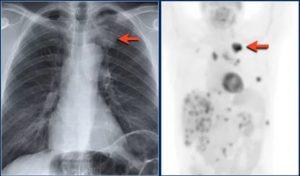
Очаговые образования в легких представляют собой уплотнения тканей, причиной которого могут выступать различные недуги. Причем для установки точного диагноза осмотра врача и рентгенографии оказывается недостаточно. Окончательный вывод можно сделать только на основе специфических методов обследования, подразумевающих сдачу анализа крови, мокроты, пункцию тканей.
Важно: мнение о том, что причиной множественного очагового поражения легких может выступать только туберкулез – является ошибочным. Речь может идти о:
Речь может идти о:
- злокачественных новообразованиях,
- пневмонии,
- нарушениях обмена жидкости в дыхательной системе.
Поэтому постановке диагноза должно предшествовать тщательное обследование пациента. Даже если врач уверен, что у человека очаговая пневмония, произвести анализ мокроты необходимо. Это позволит выявить патоген, что стал причиной развития недуга.
Сейчас некоторые пациенты отказываются от сдачи некоторых специфических анализов. Причиной этого может быть нежелание или отсутствие возможности посетить клинику из-за ее удаленности от места проживания, отсутствие средств. Если этого не сделать, то присутствует большая вероятность, что очаговая пневмония перейдет в хроническую форму.
Причины и патогенез
Двусторонняя очаговая пневмония во многих случаях – это осложнение ОРВИ с проявлением бронхита. Именно поэтому большое количество заболеваний регистрируется в осенне-зимний период. Существенное ослабление иммунитета в подобном случае приводит к активизации вторичных инфекций, к примеру, кори, коклюша, брюшного тифа, менингита, отита и фурункулеза.
Возбудители заболевания:
- вирусы;
- кишечные палочки;
- стрептококки;
- стафилококки.
При этом следует учитывать, что чаще всего возбудителями рассматриваемого заболевания становятся пневмококки. Остальные возбудители являются причиной возникновения осложнения очаговой пневмонии.
Пути распространения инфекции – гематогенный, лимфогенный, бронхогенный. Особая опасность для здоровья – распространение заболевания в виде инфекции, так как она может поразить не только дыхательную систему.
 Сильное переохлаждение может стать причиной развития пневмонии.
Сильное переохлаждение может стать причиной развития пневмонии.
Острая очаговая пневмония может развиваться в определенных ситуациях. Есть предрасполагающие к развитию заболевания факторы:
- Переохлаждение – наиболее частая причина заболевания.
- Курение. При курении легкие и бронхи повреждаются, что делает их более восприимчивыми к воздействию возбудителей.
- Стресс. Если возбудитель – вирус или инфекция, то снижение иммунитета становится причиной заболевания. Очагово-сливная пневмония поражает организм, который не может сопротивляться проходящим патогенным процессам.
- Вдыхание веществ, токсичных для организма, также приводит к поражению дыхательной системы, вследствие чего она становится восприимчивой к воздействию инфекций, бактерий.
- Хронические болезни также существенно повышают восприимчивость организма к воздействию вирусов и бактерий.
Признак появления заболевания – начало воспалительного процесса в слизистой бронхов. Через некоторое время воспаление поражает большую часть тканей.
Сливание очагов приводит к развитию нового типа заболевания – очагово-сливной пневмонии. Серозный экссудат возникает в случае даже незначительного нарушения целостности сосудистой стенки, что приводит к большей ее проницаемости. Однако в данном случае кровохаркание не возникает.
Также выделяют морфологические особенности:
- Воспалительный процесс прогрессирует с меньшей скоростью.
- Очаг поражения имеет небольшие размеры.
- Экссудат серозного или слизисто-гнойного характера.
- Существенное нарушение проходимости крупных и мелких бронхов.
- Болезнь протекает без четкого разделения стадий.
Левосторонняя или правосторонняя очаговая пневмония развивается не стремительно, что позволяет вовремя поставить диагноз и провести лечение. Однако следует учитывать вероятность возникновения осложнений.
Осложнения пневмонии
Легочные осложнения
- Стафилококковая пневмония чаще всего осложняется развитием гнойного процесса в легком — абсцесса, который представляет собой ограниченную от окружающей ткани полость с гноем. Часто мелкие абсцессы сливаются друг с другом, что приводит к появлению крупных гнойников. Со временем капсула абсцесса разрывается, гной выходит наружу и проникает в бронхи и плевральную полость. Так формируется непроходимость бронхов, развивается обструктивный бронхит, что ухудшает состояние больного. Если гной попадает в полость плевры, то образуется пиопневмоторакс, требующий неотложной помощи.
- Деструкция легочной ткани — тяжелое осложнение пневмонии, развивающее под воздействием токсинов некоторых микробов. Ткань легкого растворяется, образуя полости, в которых появляются участки некроза, а в дальнейшем — гангрена. Постепенно легочная ткань замещается соединительной, развивается пневмосклероз и дисфункция легкого.
- Одним из самых тяжелых осложнений пневмонии является дыхательная недостаточность, при которой стенки альвеол повреждаются, они слипаются или заполняются жидкостью из окружающих сосудов.
Внелегочные осложнения
- Отек легких — осложнение пневмонии со стороны сердечно-сосудистой системы, возникновение которого связано с нарушениями кровообращения в малом круге. Застойные явления в легочной ткани приводят в тому, что легкие наполняются жидкостью, а больной задыхается.
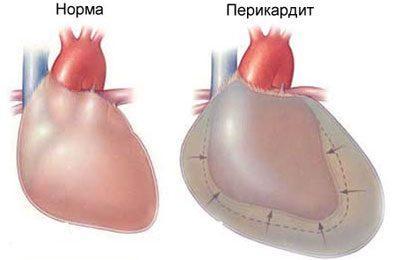
- Воспаление различных частей сердца — миокардит, эндокардит, перикардит.
- Сепсис и инфекционно-токсический шок приводят к нарушению работы внутренних органов и связаны с проникновением микробов в кровяное русло. Если срочно не начать лечение, разовьется внутрисосудистое свертывание крови, и больной погибнет.
Причины
Симптомы внебольничной (нижнедолевой) пневмонии могут возникнуть в результате большого количества причин. Вот основные из них.
- В рот или нос здорового человека попал вирус или бактерии от заражённого человека, когда он чихал или кашлял. При отсутствии факторов риска лёгкие убивают опасный микроорганизм. В противном случае организм даёт сбой, бактерия размножается, происходит воспаление.
- Когда человек спит, в лёгкие попадает опасный микроорганизм. Ослабленный иммунитет не справляется с болезнью и происходит её развитие.
- В результате травмы грудной клетки в лёгкие попадает инфекция.
- По крови из органов пищеварения, зубов или сердца инфекция попадает в лёгкие.
Возбудители пневмонии
Микробы, которые находятся в верхних частях дыхательных путей, представляют определённую опасность. Если они попадают в лёгкие, начинает развиваться воспалительный процесс.
Этиология взрослой и детской внебольничной пневмонии схожа. Чаще всего возбудителем заболевания являются бактерии: палочки гемофильные, пневмококки. В последнее время возросла значимость следующих микроорганизмов: пневмоцисты, легионелла, хламидия.
У детей заболевание вызывают стафилококки. Особую опасность представляет клебсиелла, которая поражает детей в возрасте трёх-десяти лет. Заболевание может развиться из-за вируса гриппа.
Внимание! Обычный вирус герпеса, при котором на слизистой возникают пузырьки, практически не представляет опасности
Факторы риска
Признаки типичной и атипичной внебольничной пневмонии проявляются преимущественно при сниженном иммунитете. Факторами риска являются:
- частые ОРВИ;
- гормональный сбой;
- систематические переохлаждения;
- хронические болезни носоглотки или суставов;
- ненадлежащая гигиена ротовой полости;
- ВИЧ-статус;
- злоупотребление алкоголем и сигаретами;
- регулярные стрессы и переутомления.
Особенности проводимой терапии
Многие формы очаговой пневмонии можно вылечить в домашних условиях с учетом назначенной комплексной терапии. При этом она может заключаться в следующих процедурах:
- Физиотерапия – массаж, лечебная гимнастика, ингаляция. Как правило, физиотерапия проводится только после существенного улучшения состояния больного, когда первичные симптомы выражены в меньшей степени.
- Симптоматическая терапия – представлена назначением отхаркивающих веществ и антигистаминных препаратов.
- Антибактериальная терапия. Только при ее своевременном назначении можно рассчитывать на выздоровление. В некоторых случаях назначается химиотерапия широкого спектра. Если через 3 дня не наступает улучшений, то назначается иной тип антибиотиков. Однако отметим, что самостоятельно назначать себе антибиотики нельзя, так как некоторые могут быть неэффективны, другие могут нанести вред здоровью.
- Разрабатываются также и общие правила: диета с высоким содержанием витаминов, соблюдение постельного режима, витаминотерапия, прием большого количества воды во избежание обезвоживания. Общие правила касаются и того, что больной должен находиться постоянно в комфортной обстановке. Даже несущественное воздействие низкой температуры может привести к развитию осложнений или обострению самого заболевания.
Если заболевание протекает с осложнением, следует госпитализировать пациента. В стационаре может быть проведена интенсивная инфузионная терапия. Даже после существенного улучшения состояния больного необходимо дальнейшее лечение. Это связано с тем, что даже при несущественном воздействии на организм есть возможность рецидива.
В заключение отметим, что пневмония – довольно распространенное заболевание, которое может протекать в разной форме. Во многих случаях причиной заболевания становится переохлаждение или осложнения после ОРВИ. В довольно редких случаях болезнь развивается по причине инфицирования организма. В этом случае заболевание проходит с осложнениями.
Причины заболевания
Очаговое воспаление легких может развиваться как самостоятельное заболевание под воздействием патогенных микроорганизмов бактериального и вирусного происхождения: стрептококков, стафилококков, пневмококков, респираторно-синцитиального вируса, протея, кишечной палочки, аденовируса, риновируса.
Если недуг будет вторичным, то симптомы будут проявляться как осложнения следующих заболеваний:
- бронхита;
- острых респираторно-вирусных инфекций;
- коклюша;
- кори;
- скарлатины;
- инфаркта миокарда;
- менингита;
- брюшного тифа;
- заболеваний органов и систем воспалительного генеза.
Диагностика кальцинатов
Детально изучить кальцинаты и выявить причину образования кальцинатов поможет компьютерная томография, реакция манту и бронхоскопия с биопсией, ультразвуковое исследование.
Повышенного внимания требуют люди из группы риска:
- С вирусом иммунодефицита человека.
- Принимающие иммуностимуляторы.
- Социальные работники.
- Члены семьи, где был зафиксирован случай открытой формы туберкулёза.
- Люди с сахарным диабетом или другими гормональными нарушениями.
- Курильщики и алкоголики, наркоманы.
- Работники, чья деятельность сопряжена с риском, грязью, пылью, химикатами.
- Люди из низких слоёв населения или из эпидемиологически неприятного района.
- Дети из малообеспеченных семей (недокормленные, плохо одетые, ослабленные, болезненные).
- Люди с хроническими болезнями любого типа и этиологии.
На снимке солевые отложения выглядят как круглые тени. По характеру отображения похожи на костную ткань. Что иногда трактуется как наросты на рёбрах и ошибочно принимается за норму.
По самочувствию отследить клиническую картину кальцинат крайне сложно. Симптомы не специфичны, иногда выражены незначительно или просто остаются незамеченными, так как они типичны для любого воспаления.
Слабость, упадок сил, резкое снижение работоспособности.
Снижение аппетита или, наоборот, увеличение, изменение пищевых привычек, нарушения сна (бессонница, неожиданные пробуждения, сонливость).
Субфебрильные температурные показатели.
Ночная потливость.
Цефалгия и головокружения.
Апатия в совокупности с раздражительностью.
Эмоциональные перепады и угнетение основных свойств центральной нервной системы (внимание, память).
Обратиться к фтизиатру (пульмонологу) рекомендуется даже при наличии одного из перечисленных выше симптомов. При условии, что он держится больше трёх недель и не пропал после лечения простуды.
Кальцинаты в легких, опасно ли это? Боли при такой патологии не бывает, но, по мере прогресса замещения тканей и, соответственно, ухудшения работы лёгких возникают особенные признаки. Что уже больше похоже на клинику болезни.
Появляется учащенное поверхностное дыхание, одышка даже при небольшой активности, чувство тяжести и тесноты в грудине, тахикардия. Отмечаются признаки нехватки кислорода (бледность или синюшность кожи, сухость). Наблюдаются пальцы Гиппократа и ногти Гиппократа.
При кальцинатах в левом лёгком речь может идти о сердечной дисфункции или инфекционном миокардите, серозном эндокардите или других хронических патологиях сердечной мышцы. В таком случае целесообразно провести ультразвуковое исследование сердца и электрокардиограмму. Дополнительно сдать кровь и мочу на общий анализ.
Можно ли лечить эту болезнь в домашних условиях
Необходимо помнить, что, даже имея высшее медицинское образование, больной не может поставить себе правильный диагноз без лабораторных, рентгенологических и других исследований. В особой степени это касается бронхопневмонии. Поэтому при первых признаках недомогания следует обратиться к врачу.
При своевременной диагностике и лёгком течении заболевания возможно амбулаторное наблюдение больного. Во время лечения в домашних условиях можно использовать народные методы, например компрессы из листа подорожника или питьё отвара из березовых почек с добавлением пчелиного меда. Но перед применением тех или иных народных методов лечения необходимо проконсультироваться с врачом.
Этиология
Пневмония — полиэтиологическое заболевание, чаще всего инфекционного происхождения.
Бактериальная инфекция — наиболее частая причина патологии. Streptococcus pneumoniae – основной возбудитель пневмонии. Другие болезнетворные микроорганизмы:
- Грамположительные кокки — пневмококки, золотистый стафилококк, стрептококки,
- Грамотрицательные палочки — гемофильная, синегнойная, ацинетобактер,
- «Атипичные» – хламидия, микоплазма, легионелла,
- Энтеробактерии — клебсиелла, эшерихия, протей,
- Анаэробы — актиномицеты, фузобактерии.
Вирусная инфекция нередко предшествует развитию бактериальной пневмонии. Вирусы гриппа, герпеса, респираторно-синцитиальный вирус, цитомегаловирус, а также аденовирусы, Коксаки и Эпштейн-Барр ослабляют иммунную защиту организма и создают благоприятные условия для размножения бактерий и проявления ими вирулентных свойств.
Патогенные грибки — возбудители гистоплазмоза, кокцидиоидомикоза, бластомикоза, кандидоза.
Паразиты — возбудители малярии, парагонимиаза, дирофипяриоза.
Причинными факторами неинфекционного воспаления легких являются травмы, излучения, воздействие некоторых токсинов и аллергенов.
Этиологические признаки
- Стафилококковая пневмония характеризуется развитием некротических очагов в легком, окруженных нейтрофилами. При этом альвеолы наполняются фиброзно- гнойным экссудатом, в котором отсутствуют бактерии. В тяжелых случаях стафилококковая пневмония заканчивается разрушением легочной ткани.
- Пневмония, вызванная пневмококками, редко осложняется абсцедированием. В ткани легких обычно развивается банальное воспаление.

- Стрептококки вызывают некротическое поражение легочной ткани с геморрагическим компонентом и лимфогенной диссеминацией.
- Синегнойная палочка способна привести к появлению в ткани легкого серовато-красных очагов тестоватой консистенции, а также точечных кровоизлияний.
- Клебсиеллезная пневмония характеризуется поражением всей доли легкого, образованием слизистого экссудата и обширных зон некроза.
- Микоплазменные и вирусные пневмонии характеризуются воспалением интерстиция легкого — его отеком и инфильтрацией. В альвеолах патологические изменения отсутствуют.
Провоцирующие факторы:
- Хроническая декомпенсированная недостаточность внутренних органов.
- Длительно существующие очаги инфекции в организме.
- Злокачественные новообразования.
- Искусственная вентиляция легких.
- Врожденный или приобретенный иммунодефицит.
- Цереброваскулярная болезнь.
- Эпилепсия.
- Пожилой и старческий возраст.
- Курение и алкоголизм.
- Состояние после общего наркоза.
- Кахексия.
- Длительный постельный режим.
Причины и патогенные механизмы, вызывающие развитие воспаления
Патогенез разной очаговой пневмонии связан с развитием инфекции в бронхах. Возбудителями являются стафилококки, стрептококки, пневмококки, кишечная палочка, вирусы. Вторичная патология проявляется обычно после кори, порока сердца, гриппа, инфаркта миокарда, менингита, коклюша, гайморита, острых респираторных заболеваний, бронхита.
Есть множество причин развития инфекционного воспаления лёгких. Вот основные:
- регулярные переохлаждения организма;
- систематические стрессы;
- вредные привычки;
- наличие зубов, которые поражены кариесом;
- различные хронические воспаления;
- гормональный сбой.
Лечение пневмонии
Лечение очагового воспаления легких проводится амбулаторно или в стационаре.
Показаниями для госпитализации являются:
- детский возраст или возраст старше 70 лет;
- дыхательная недостаточность;
- недостаточность кровообращения;
- наличие хронических заболеваний;
- признаки развития осложнений.

Пожилой возраст — показание для госпитализации при пневмонии
Осложнения очаговой пневмонии — плеврит, менингит, абсцесс, миокардит. В остальных случаях лечение очаговой пневмонии проводится на дому с обязательным посещением врача.
Таблица №2. Визиты врача к пациенту с пневмонией:
| Посещение | Мероприятия |
| 1 посещение | При первом посещении ставится диагноз, если нет повода для госпитализации, назначается лечение и дополнительное обследование (рентген, анализы). |
| 2 посещение | Специалист приходит на третий день болезни. Оценивает рентгенографические и лабораторные данные, клиническую эффективность терапии. Если эффект от лечения отсутствует, показана госпитализация. |
| 3 посещение | На шестой день болезни оценивается эффективность лечения. Если состояние пациента нормализовалось, продолжается антибактериальная терапия, назначается повторная рентгенография, анализ крови и мокроты. |
| 4 посещение | На 7-10 день болезни оцениваются состояние пациента, результаты инструментального и лабораторных исследований. При удовлетворительном состоянии пациента закрывается больничный лист. |
Лечение пневмонии должно быть комплексным. В него входят медикаментозная терапия и вспомогательное лечение.
Лечение контролируется врачом
Медикаментозная терапия
Назначается антибактериальная терапия. Выбор препарата зависит от вида возбудителя очаговой пневмонии. Кроме антибиотиков, пациент принимает муколитические и антигистаминные препараты, бронхолитические средства, витамины.
Препараты для лечения пневмонии широко представлены в аптеках. Для удобства использования в каждой лекарственной упаковке имеется подробная инструкция по применению.
Вспомогательное лечение
Одновременно с медикаментозной терапией пациенту необходим постельный режим, полноценное питание и обильное питье. Для ускорения выздоровления и предупреждения развития осложнений назначается дыхательная гимнастика и физиопроцедуры.
Таблица №3. Вспомогательные методы лечения:
| Методы лечения | Воздействие на организм |
|
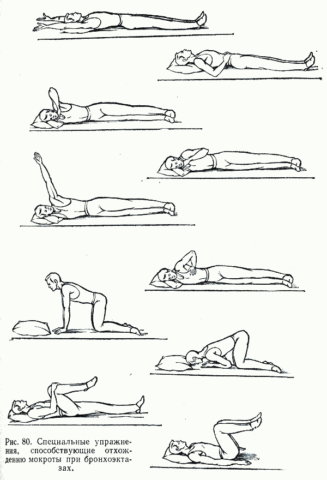
Дыхательная гимнастика
|
Применяется, как дополнение к основному лечению. Упражнения можно начинать на второй день после нормализации температуры. Ежедневное выполнение упражнений улучшает ритм дыхания, увеличивает амплитуду движения легких и грудной клетки, усиливает кровообращение и отхождение мокроты. Занятия прекращаются при ухудшении состояния и повышении температуры. |
|
Физиопроцедуры
|
Существует ряд физиопроцедур, которые успешно применяются в лечении пневмонии:
Применение физиолечения ускоряет снятие воспалительного процесса, облегчает отхождение мокроты, помогает восстановить функции легких, улучшает общее самочувствие пациента. |
Очаговая пневмония — серьезное заболевание. И прогноз зависит от множества факторов. Своевременное обращение к специалистам и грамотное лечение, существенно снижают риск развития осложнений и повышают вероятность скорейшего выздоровления.