Анализ мокроты
Содержание:
Анализ на бактериологическое исследование
При сдаче на бакпосев существуют некоторые особенности
Очень важно получить мокроту без посторонних примесей. Поэтому:
- Крайне желательно сдавать мокроту на бакпосев до начала приема антибиотиков.
- Контейнер для такого анализа выдается в лечебном учреждении, он должен быть стерильным.
- Открывать емкость только перед непосредственным сплевыванием.
- Перед отхаркиванием рот нужно прополоскать антисептиком (хлоргекидином, мирамистином, раствором фурацилина), чтобы микроорганизмы из ротовой полости не попали и не помешали объективному анализу.
- Контейнер с мокротой сразу же доставляется в баклабораторию, где она сеется на чашки с питательной средой.
- В специализированных учреждениях пациент под присмотром медперсонала может сразу кашлять на чашку Петри.
- Ответ из лаборатории будет получен только через 5-6 дней, в некоторых случаях 10-14 дней.
Мокроту помещают на культуральную среду и создают благоприятные условия, при которых происходит усиленное размножение бактерий, грибков и рост их колоний. Через несколько дней лаборанты оценивают рост колоний, определят вид возбудителя и его чувствительность к наиболее популярным антибиотикам.
Превышение содержания коринебактерий, ниссерий, стрептококков, стафилококков более 10 6 КОЕ/мл говорит о преобладании патогенной флоры. Они могут присутствовать в составе нормальной микрофлоры, но повышение их концентрации указывает на инфекционно-воспалительный процесс.
К болезнетворным бактериям, которые могут находится в дыхательных путях, относят: клебсиелла, легионелла, золотистый стафилококк, моракселла, синегнойная палочка, палочка инфлюэнцы, микоплазма, палочка Коха, хламидия.
Показания к исследованию
Анализ мокроты сдавать необходимо для исследования качественных, физических, количественных, бактериологических и цитологических характеристик выделений. На слизистом эпителии дыхательных путей регулярно продуцируется слизистый биоматериал, но вырабатывается он в небольшом объеме и не приносит дискомфорта для человека, наоборот он обладает защитными функциями.
При развитии какого-либо заболевания количество выделяемой слизи сокращается, и в составе появляются патогенные субстанции (микробы, лейкоциты, эритроциты и иные).
Показания к исследованию мокроты такие:
- продолжительный кашель с выделением мокроты;
- выделение мокроты при кашле с примесями;
- длительная гипертермия;
- для подтверждения диагноза при выявлении затемнений на рентгенснимках;
- контроль течения заболевания и эффективности медикаментозной терапии.
Анализ мокроты сдавать необходимо практически при любой патологии, сопровождающейся выделением слизистого секрета при кашле. Однако вирусные сезонные инфекции подобной диагностики не требуют из-за отсутствия необходимости в нем.
Но при следующих заболеваниях этот метод исследования является одним из самых важных в комплексном диагностическом мероприятии:
- туберкулез;
- новообразования злокачественного характера;
- астма бронхиальная;
- абсцесс или гангрена;
- бронхит в хроническом течении;
- пневмокониозы.
Существует несколько методик исследования слизистого биоматериала. Общий анализ показывает стадию болезни, характер течения и локализацию очага. При подозрениях на более сложные патологические процессы назначается проведение анализа на БК (бацилла Коха), ВК (специфические бактерии туберкулеза), КУМ (кислотоустойчивые микобактерии), МБТ (микобактерии туберкулеза).
Дополнительные анализы позволяют выявить тип возбудителя и подобрать соответствующий антибактериальный препарат для подавления и устранения его патогенного воздействия.
Для пациентов с диагнозами рак легких, затяжная пневмония, туберкулез, хронический бронхит процедура забора мокроты является неотъемлемой частью лечения. Даже после выздоровления для оценки состояния здоровья такие лица обязаны регулярно проходить обследование, так как подобные заболевания имеют свойство к временному покою.
Назначение на проведение анализа выписывает врач фтизиатр или пульмонолог. В отдельных случаях при обращении в больницу с общими вопросами направление можно получить у своего участкового доктора. Забор мокроты проводится, как правило, в тубдиспансере, но общий анализ мокроты можно сдать и в баклаборатории при городской поликлинике.
Плюсы и минусы анализа
Анализ мокроты на ВК (или БК) имеет несомненный плюс: он является возможностью выявить заболевание на ранних этапах и подтвердить его практически со стопроцентной точностью. Тест, предусматривая несколько проб, позволяет однозначно определить наличие возбудителей туберкулеза в организме. Он допускает некоторую вариативность проведения, удобную для пациентов в различном состоянии.
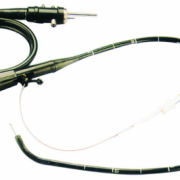
Минусом анализа мокроты является длительное ожидание результатов. За счет своей многосторонности, бактериологический тест придется ждать от 3 до 8 недель – это связано с вызреванием посевов бактерий. Также к минусам можно отнести то, что если есть подозрение на туберкулез, но нет кашля, то пациенту придется проходить не самую простую процедуру бронхоскопии, более того – делать это неоднократно.
 У метода нет побочных эффектов, он не требует сдачи крови или введения какого-либо препарата. По сути, сбор материала (мокроты) проходит для пациента естественным путем без каких-либо сложностей. Этот факт особенно важен для детей, которым тяжело дается сбор крови или иные диагностические процедуры.
У метода нет побочных эффектов, он не требует сдачи крови или введения какого-либо препарата. По сути, сбор материала (мокроты) проходит для пациента естественным путем без каких-либо сложностей. Этот факт особенно важен для детей, которым тяжело дается сбор крови или иные диагностические процедуры.
Для получения достоверного результата необходимо исследовать полученный материал различными методами – этим и обуславливается длительность лабораторной диагностики. Только лишь бактериологический анализ не исключает возможность заболевания полностью – необходимо также сделать посев мокроты на питательные среды, что занимает довольно длительное время.
Плюсом анализа мокроты является также и то, что анализ качественного состава позволяет выявить различные заболевания верхних дыхательных путей не только бактериологического характера, но и опухолевые и обструктивные процессы (рак легких, бронхиальная астма и т.д.). Таким образом, он позволяет не только подтвердить или исключить туберкулез, но и с высокой точностью установить причину болезни пациента.



https://youtube.com/watch?v=933X_E9oi-s
Общий анализ мокроты – ответы на ваши вопросы

Мокрота – это патологические выделения, которые образуются при воспалении дыхательных путей. Общий анализ мокроты помогает определить характер бронхолегочного заболевания, а в некоторых случаях и установить его причины.
Как сдавать мокроту?
Мокроту собирают дома или в амбулаторных условиях. Для этого пациенту выдают стерильную баночку, которую нельзя открывать до начала анализа.
Мокрота для исследования требуется утренняя, свежая. Собирать ее лучше до завтрака. Секрет выкашливают, но не отхаркивают.
Чтобы улучшить выделение мокроты, перед сбором необходимо сделать 3 медленных глубоких вдоха и выдоха, задерживая между ними дыхание на 3–5 секунд. После этого следует прокашляться и сплюнуть мокроту в баночку. Действия повторяют до тех пор, пока уровень секрета не достигнет отметки в 5 мл
Во время сбора важно следить, чтобы в контейнер не попадала слюна
При неудачных попытках в домашних условиях можно подышать паром над кастрюлей с кипящей водой. В поликлинике пациентам делают 15-минутную ингаляцию с раствором соли и соды.
Оценка макроскопических показателей мокроты:
Показатель
Данные анализа
На что указывают
ЦветВажно! На цвет мокроты может повлиять прием вина, кофе и некоторых лекарственных препаратов.
Бесцветная непенистая
Вирусное поражение бронхов (при ОРВИ, остром бронхите)
Бесцветная пенистая
Отек легких
Желтая, зеленая или желто-зеленая
Гнойный процесс в легких (при абсцессе, пневмонии) или любые ЛОР-патологии, которые вызывают задержку мокроты в дыхательных путях (ринит, синусит, хронический бронхит и др.)
Янтарная
Воспаление носит аллергический характер
Коричневая или ржавая
Темный цвет обусловлен примесями крови. Такая мокрота может наблюдаться при крупозной пневмонии, туберкулезе, раке легкого
Консистенция
Вязкая, умеренно-вязкая или студенистая
Говорит о ранней стадии воспалительного процесса
Помимо этого, мокрота может становиться гуще на фоне антибиотикотерапии.
Жидкая, слаботягучая
Слизь становится тем жиже, чем больше в ней содержится микроорганизмов. Такая ситуация наблюдается в острую стадию воспаления.
Деление на слои (расслоение наблюдается только при заболеваниях с обильным отделением мокроты)
Двуслойная
Абсцесс легкого
Трехслойная
Гнилостный бронхит, гангрена, бронхоэктатическая болезнь
Запах (отмечается не всегда)
Гнилостный
Гангрена, бронхоэктазы, абсцесс
Наличие включений, различимых простым глазом
Рисовидные зерна
Туберкулез
Сгустки фибрина (белые разветвленные образования)
Бронхит, пневмония
Пробки Дитриха (желтые зерна)
Абсцесс легкого, бронхоэктазы
Зерна извести
Туберкулез
Спирали Куршмана (белые извитые трубочки)
Бронхиальная астма
Расшифровка микроскопического анализа:
| Что обнаружено | О чем свидетельствует |
| Эозинофилы в количестве более 50 % | Процесс носит аллергический характер |
| Нейтрофилы в количестве более 25 в поле зрения | Процесс инфекционный |
| Эластичные волокна | Происходит разрушение легочной ткани |
| Альвеолярные макрофаги | Мокрота отходит из нижних дыхательных путей |
| Опухолевые клетки | Развивается злокачественное новообразование |
| Гельминты | В дыхательных путях поселились паразитические черви |
Результаты бактериоскопического исследования
Указывается конкретный состав бактериальной флоры, обнаруженной в мазках мокроты (стафилококки, стрептококки, диплобациллы и прочие).
Особенности проведения анализа на туберкулез
Кашель, который продолжается более трех недель, является прямым показанием к троекратному исследованию мокроты на туберкулез.
При подозрении на туберкулез мокроту для исследования собирают 3 раза в присутствии медицинского персонала (в амбулаторных или стационарных условиях):
- Первый раз – с утра натощак.
- Второй – через 4 часа после первой пробы.
- Третий – на следующий день.
Если пациент не может самостоятельно посетить медицинское учреждение, мокроту у него дома забирает медсестра, после чего сразу доставляет ее в лабораторию.
При выявлении микобактерий туберкулеза (бактерий Коха) в результатах бактериоскопического исследования напротив строки «БК» проставляется значок «+». Это значит, что пациент болеет открытой формой заболевания и распространяет возбудителя в окружающую среду.
В процессе лечения туберкулеза анализ мокроты периодически повторяют, чтобы оценить, насколько эффективно действует подобранная терапия.
Поделись в соцсетях
Как получить мокроту для анализа методом откашливания
Для сдачи мокроты методом откашливания используется стерильная посуда из аптеки, объём которой составляет не менее 30 мл. При необходимости ее выдают в лечебном учреждении. Обязательным условием является наличие широкого горлышка, который позволит взять содержимое в полном объёме.
Перед процедурой пациенту необходимо выполнить подготовку, которая заключается в:
- Очистке полости рта с помощью зубной щетки и пасты и ее промывании для предотвращения попадания микроорганизмов в лабораторное содержимое.
- Отказе от курения в день выполнения продуты.
Для сбора мокроты необходимо выполнить дыхательные движения, способствующие ее отхождению из бронхиального дерева. Они включают:
- Выполнение глубокого вдоха с задержкой дыхания до 5 секунд и последующим медленным выдохом. Данные манипуляции выполняются дважды.
- Выполнение глубокого вдоха с задержкой дыхания и последующим глубоким и резким выдохом. В дальнейшем пациенту необходимо тщательно откашляться и сплюнуть содержимое полости рта в стерильную емкость.

Выполнять откашливания можно в течение 3—5 раз для получения достаточного количества содержимого, который не должен быть менее 5 мл.
Подготовка и забор материала
Как сдать мокроту на анализы? Мокроту нельзя собирать без всяких приготовлений. Если проведен неправильный сбор выделений, в них будет преобладать слюна, что не позволит оптимально провести анализ. Итоговые данные будут нарушены, и исследование придется перепроходить.
Терапевт, занимающийся аналитикой вещества, должен объяснить пациенту, как правильно вести себя во время сбора и перед ним.
Правила сбора обязательно нужно выполнять:
До начала процедур следует хорошо очистить ротовую полость при помощи щетки, зубной нити
Особенное внимание уделить языку. Зубную пасту тщательно смыть – она тоже дает примеси.
Горло необходимо прополоскать антисептическими растворами, чтобы убить стороннюю микрофлору
Это может быть сода, йод или стоматологический ополаскиватель. Главное, чтобы на стенках гортани впоследствии не осталось осадка от них. Лучший ополаскиватель порекомендует лечащий врач или фармацевт в аптеке при клинике, в которой сдается материал.
Для взятия мокроты существуют специальные тары, напоминающие стандартные баночки для забора выделений. Мокроту следует отхаркивать и сплевывать в одну из них. Процедура может проводиться дома или под наблюдением специалиста – второе оптимальнее, но проблема в том, что это у многих людей вызывает дискомфорт. Поэтому некоторые предпочитают собирать материал дома.
Основное правило – стараться выделить как можно меньше слюны во время процедуры. В норме ее быть не должно. Для достижения лучшего результата можно часто сплевывать выделения слюнных желез, попробовать ненадолго остановить выделение, выпив немного простой воды. При сплевывании нужно попытаться отвести слюну, если она в избытке, в боковые полости. Ее наличие в анализе показывает неправильные результаты.
В специальной таре материал доставляется врачу, который затем либо перенаправляет его на лабораторные исследования в другой отдел, либо сам занимается ими, если обладает достаточными полномочиями и аппаратурой. Осуществление процедур проходит в условиях строгой санитарии.
Виды анализов мокроты
Есть несколько типов диагностики, которые осуществляют проверку мокроты на наличие разных вирусов.
Общий анализ
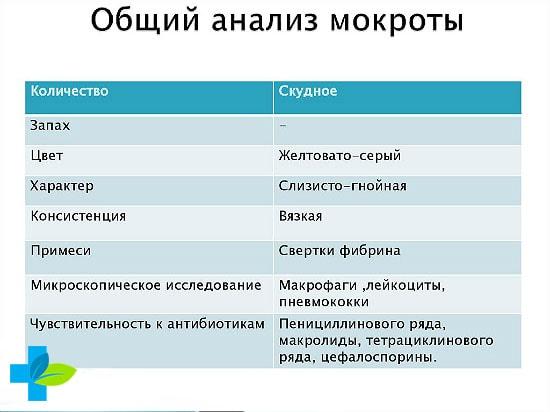
За сутки в легких выделяется не больше 100 мл мокроты. Слизь должна выглядеть бесцветной, а также не допускается присутствия запаха. Когда в результате лабораторного анализа обнаруживаются возбудители палочки Кохи, то нужно сдавать мокроту на болезнь туберкулез, чтобы понять клиническую картину развития недуга.
Недостаток общего исследования — это длительность времени ожидания результатов. Также необходимо сдать мочу на туберкулезное тестирование.
Химическое исследование
Химический анализ жидкости, выделяемой во время кашля, позволяет определить выраженность патологического процесса. В зависимости от результатов исследования врач подбирает соответствующие лекарства, направленные на стабилизацию функции реснитчатого эпителия.
Реакция
В норме рН мокроты составляет от 7 до 11. Прогрессирование процессов распада легочной ткани ведет к окислению соответствующей реакции (показатель ниже 6). Причина изменения значения рН базируется на нарушениях процессов обмена солей и минералов.
Белок
Белок всегда присутствует в выделяемой при кашле жидкости. Норма – до 0,3%. Незначительное повышение соответствующей цифры до 1-2% может указывать на прогрессирование туберкулеза. Существенное возрастание показателя (10-20%) – признак развития крупозной пневмонии. Лабораторное исследование слизи с определением белка позволяет дифференцировать указанные патологии на фоне анализа клинической картины (кашель, одышка, боль в груди) и результатов других диагностических процедур.
Желчные пигменты
Желчные пигменты, а точнее, микрочастички холестерина выделяются со слизью во время кашля при следующих патологиях:
- абсцесс;
- образование эхинококковой кисты;
- злокачественные опухоли респираторного тракта.
Бактериологическое исследование
При бактериоскопической диагностике мазок для проведения исследования окрашивают специальным раствором. Изменение цвета материала свидетельствует о положительной реакции на микробактерии туберкулеза.
Степень развития инфильтративной инфекции определяется по подсчету количества содержания в слизи микроорганизмов. Бактериологическое исследование помогает выявить возбудителя инфекции, а бакпосев определяет его чувствительность. На этом основывается курс медикаментозной противотуберкулезной терапии.
Выявление микобактерий туберкулеза
Микробиологический анализ мокроты – один из важных методов верификации наличия туберкулеза. Возбудитель болезни – микобактерия (палочка Коха).
Определение наличия микроорганизма возможно с помощью бактериоскопического метода при использовании микроскопа. Для визуализации возбудителя нужно окрасить исследуемый материал по Цилю-Нильсену. Если в мокроте после кашля обнаруживается палочка Коха, фтизиатр должен в документации указать БК (+), что свидетельствует о выделении возбудителя. Такие больные требуют изоляции. БК (-) – пациент не распространяет бактерию.
Макроскопическое исследование
Изучение мокроты с помощью данного метода выявляет цвет, консистенцию и запах. Окрас секрета влияет на выявление заболевания. Также позволяет увидеть атипические клетки. А структура биоматериала указывает на стадию развития недомогания.
Когда слизь вязкая или немного студенистая, то это начальная стадия недуга. А сильно жидкая или слаботягучая форма — это тяжелый вид болезни. Выявление запаха характеризуется такими названиями патологий, как гангрена, гнойное воспаление мягких тканей, бронхоэктазы.
Микроскопическое исследование
Микробиологическое тестирование во фтизиатрии необходимо для выявления характера болезни. Проверяется количество нейтрофилов. К примеру, когда их число достигает 25, то расшифровать это можно, как простуду, или любую вирусную инфекцию.
Когда лаборант обнаруживает, что слизь имеет эластичные волокна, то это указывает на наличие раковых клеток в организме. Так как происходит осуществление разрушения легочных тканей.
Как сдать анализ мокроты
Чаще всего образец флегмы берется в медицинском учреждении. Больному выдается специальная баночка с широким горлышком, куда нужно отхаркать мокроту при резком выдохе
Крайне важно выполнить манипуляции правильно. Чистить зубы, полоскать ротовую полость можно за 30-60 минут до сдачи анализов
Объем кашлевых выделений должен быть не менее 5-7 мл. Полученная слизь отправляется в лабораторию не позднее 1,5-2 часов после опломбировки (закрывается плотной крышкой) контейнера.
При сухом кашле получить нужное количество мокроты довольно затруднительно. В этом случае больному разрешают подготовить образец в домашних условиях. Для того чтобы улучшить отхождение флегмы необходимо выпить большое количество жидкости перед процедурой (накануне вечером), лечь на живот таким образом, чтобы голова оказалась ниже туловища и глубоко откашляться. Детям помогает солевая ингаляция и дренажный массаж.