Катаральный бронхит
Содержание:
- Пройдите бесплатный онлайн-тест на бронхит
- Методы диагностики
- Общие сведения
- Атрофический эндобронхит: классификация
- Симптомы катарального эндобронхита
- Диагностика и лечение бронхита
- Возможные осложнения при неправильном лечении
- Симптомы
- Диагностика
- Симптоматика
- Причины заболевания
- Методы диагностики
- Эндобронхит: что это такое, основные симптомы, методы лечения, осложнения и профилактика
Пройдите бесплатный онлайн-тест на бронхит
Лимит времени:
из 14 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
Информация
Данный тест поможет определить, есть ли у вас бронхит.
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
-
Сейчас с вашим здоровьем все в порядке. Не забывайте так же хорошо следить и заботиться о своем организме, и никакие болезни вам будут не страшны.
-
Симптомы которые вас беспокоят достаточно обширны, и наблюдаются при большом количестве болезней, но можно с уверенностью сказать что с вашим здоровьем что то не так. Мы рекомендуем вам обратиться к специалисту и пройти медицинское обследование во избежание возникновения осложнений. Так же рекомендуем ознакомиться со статьей по выявлению и лечению бронхита.
-
В вашем случае наблюдаются яркие симптомы бронхита! Однако есть вероятность что это может быть другое заболевание. Вам необходимо срочно обраться к квалифицированному специалисту, только врач сможет поставить точный диагноз и назначить лечение. Так же рекомендуем ознакомиться со статьей по выявлению и лечению острого бронхита.
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
-
С ответом
-
С отметкой о просмотре
-
Задание 1 из 14
-
Да, ежедневно
-
Иногда
-
Сезонно (напр. огород)
-
Нет
-
-
Задание 2 из 14
-
Да
-
Нет
-
Только при заболевании
-
Затрудняюсь ответить
-
-
Задание 3 из 14
-
Да, живу постоянно
-
Нет
-
Да, работаю в таких условиях
-
Ранее жили или работали
-
-
Задание 4 из 14
-
Постоянно
-
Не нахожусь
-
Ранее находился
-
Редко, но бывает
-
-
Задание 5 из 14
-
Да, ярко выраженное
-
Не больше чем обычно
-
Нет, такого не было
-
-
Задание 6 из 14
-
Да
-
Нет
-
-
Задание 7 из 14
-
Да
-
Раньше курил(а)
-
Иногда
-
Нет, и никогда не курил(а)
-
-
Задание 8 из 14
-
Да
-
Раньше курили
-
Иногда бывает
-
Нет и никогда не курили
-
-
Задание 9 из 14
-
Да
-
Нет
-
-
Задание 10 из 14
-
Да
-
Нет
-
-
Задание 11 из 14
-
Да, врожденными
-
Нет, с сердцем все в порядке
-
-
Задание 12 из 14
-
Да, причем кашель сильный
-
Есть немного
-
Нет
-
-
Задание 13 из 14
-
Да, хронически
-
Если только немного
-
Нет, дышу свободно
-
-
Задание 14 из 14
Чувствуете ли вы в последнее время слабость и недомогание?
-
Да, чувствую себя ужасно
-
Легкая усталость, не критично
-
Нет, чувствую себя прекрасно
-
Методы диагностики

Диагностика эндобронхита затруднена в связи с отсутствием объективных лабораторных и инструментальных методов, позволяющих диагностировать патологию на ранней стадии.
Состояние слизистой оболочки изучают с помощью фибробронхоскопии. Также параллельно исследуют бронхиальную слизь и проводят цитологический анализ мокроты.
Бронхоскопия не является рутинным методом диагностики и проводится при наличии показаний.
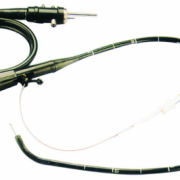
Бронхоскопия — эндоскопический метод, заключающийся во введении бронхоскопа в просвет дыхательных путей, изучении анатомических структур и взятии биоптата. Данный метод визуализации стенки бронхов является основным в постановке диагноза.
Помимо инструментальных методов, активно используются и лабораторные. В условиях стационара и поликлиники проводят следующие исследования:
- анализ крови (клинический и биохимический) для оценки общего состояния пациента и выявления сопутствующей патологии;
- бактериологический анализ мокроты для проведения адекватной антибактериальной терапии;
- определение в крови пациента антител к возбудителям заболевания (ПЦР-анализ).

Лечение эндобронхита зависит от особенностей течения заболевания и наличия сопутствующей патологии.
При средней и легкой степени тяжести лечить бронхит можно в домашних условиях, но при этом строго соблюдая назначения врача. Амбулаторное лечение, как правило, длится не более 2 недель.
При тяжелой степени требуется госпитализации больного в стационар, а при развитии осложнений и жизнеугрожающих состояний пациентов госпитализируют в отделение реанимации, где проводят интенсивную терапию.
Лечение эндобронхита неспецифическое и носит симптоматический характер.
Принципы терапии воспалительного процесса в бронхах представлены ниже:
Этиопатогенетическая терапия. Этот вид лечения направлен на этиологический компонент заболевания — патогенную микрофлору, вызвавшую воспаление. При преобладании вирусных микроорганизмов используют противовирусные препараты.
В профилактических целях оправдано использование антибиотиков для исключения присоединения бактериальной микрофлоры. Бактериальную инфекцию лечат с помощью антибактериальных средств.
Изначально применяют препараты широкого спектра действия, а после проведения анализа мокроты назначаются антибиотики направленного действия.
При развитии обструктивного синдрома лечащим врачом назначаются ингаляции, которые позволяют снять спазм гладкой мускулатуры и облегчить отхождение мокроты.
Для этой цели используются бронхолитики (препараты, содержащие сальбутамол, ипратропия бромид, фенотерол). При тяжелом течении оправдано применение теофиллинов и глюкокортикостероидов.
Активная инфузионная терапия проводится при интоксикационных явлениях (гипертермия, бледность кожных покровов, обезвоживание).
Также используются жаропонижающие препараты, нестероидные противовоспалительные средства и обильное питье (теплые морсы, чаи).
Если течение эндобронхита сопровождается кашлем с отделением мокроты, назначаются отхаркивающие препараты и муколитики, способствующие разжижению мокроты и выведению ее из трахеобронхиального дерева.
Повышение общей сопротивляемости организма к инфекциям достигается с помощью витаминных комплексов и иммуностимулирующей терапии.
Общие сведения
Атрофический бронхит — структурно-функциональная перестройка слизистой оболочки бронхов, представленная дистрофически-склеротическими процессами. Хроническому бронхиту принадлежит главенствующее положение (60-65%) в структуре неспецифических заболеваний легких (ХНЗЛ). С точки зрения эндоскопических и цитоморфологических изменений различают следующие формы хронического бронхита: катаральный, гнойный, гипертрофический, атрофический, геморрагический, фибринозно-язвенный. Атрофический бронхит в последние годы превратился в серьезную социально-медицинскую проблему промышленно развитых стран, что связано с антропогенными преобразованиями окружающей среды и, в первую очередь, загрязнением атмосферы. Вместе с тем, вопросы этиопатогенеза, проявлений и терапии атрофического бронхита остаются наименее изученными в пульмонологии.
Общепризнанно, что к структурным изменениям слизистой бронхов приводят такие факторы внешней среды, как запыленность и загрязнение атмосферного воздуха, никотиновая зависимость, профессиональные вредности (контакт с пылью, газами, химическими веществами, пневмокониозы и пр.). Среди эндогенных причин следует отметить наследственно-конституциональные особенности и гормональную дисфункцию. Именно эндогенные механизмы, по мнению исследователей, объясняют тот факт, что атрофический бронхит нередко сочетается с аналогичным поражением слизистых оболочек полости рта и ЖКТ (атрофическим гингивитом, атрофическим гастритом).
К возникновению и прогрессированию атрофических процессов в бронхиальном дереве могут приводить местные воспалительные заболевания: хронический необструктивный и обструктивный бронхит, бронхоэктатическая болезнь, хроническая пневмония, повторные ОРВИ и др. Примерно у трети пациентов с атрофическим бронхитом обнаруживается повышенная чувствительность к пылевым, пыльцевым, бытовым и другим аэрогенным аллергенам.
С учетом морфо- и патогенеза склеротического процесса в слизистой оболочке бронхов различают первично-дистрофическую и первично-воспалительную форму атрофического бронхита. Первично-дистрофическая бронхопатия развивается на фоне отсутствия легочного анамнеза, как следствие регенераторно-пластической недостаточности. Это состояние характеризуется сокращением или прекращением синтеза клеточных белков под действием повреждающих эндо- и экзогенных факторов, что приводит к дистрофическим изменениям в клетках и невозможности выполнения ими своих функций. Первично-воспалительная форма атрофического бронхита возникает у пациентов с длительным предшествующим течением ХНЗЛ. При этом структурная перестройка стенки бронхов развивается постепенно (от катаральных, к катарально-склеротическим и затем к склеротическим изменениям), а уровень метаболических реакций бронхиального эпителия остается высоким.
При атрофическом бронхите происходит истончение покровного эпителия бронхов за счет уменьшения числа бокаловидных клеток, трансформации цилиндрического эпителия в плоский, сокращения реснитчатого аппарата, замещения бронхиальных желез фиброзной тканью. Отмечается редукция сосудистого русла, склероз мышечного слоя бронхов; при первично-воспалительной форме — воспалительноклеточная инфильтрация слизистой оболочки. На фоне атрофического бронхита в бронхах могут возникать очаги плоскоклеточной метаплазии и дисплазии, служащие основой для развития бронхогенного рака легких.
Атрофический эндобронхит: классификация
Удобная классификация подобного состояния слизистой бронхов была опубликована в 1967 году В.А. Герасимовым.
- Катаральный эндобронхит – он характеризуется гиперемией (покраснением) и незначительным отеком слизистой бронхиального дерева. Может наблюдаться кровоточивость. Локализоваться может как слева, так и справа.
- Атрофический эндобронхит – наблюдаются отдельные участки гиперемии и истончения слизистой, усиление хрящевого рисунка и заострение межбронхиальных шпор. Локализация бывает справа или слева.
- Гипертрофический эндобронхит – наблюдается равномерное сужение бронхиальных просветов, утолщение слизистой, дифференцировка хрящей бронхов затруднена, заметно расширение межреберных шпор. Локализация может быть справа или слева.
- Гнойный эндобронхит – четко выражены гиперемия и отечность слизистой, могут быть отдельные изъязвления, наблюдается отделение обильного гнойного секрета. Хронический процесс редко протекает в этой форме, даже в периоды обострения. Чаще всего локализуется сразу с обеих сторон (справа и слева).
Существует и другая классификация эндобронхита, которую часто используют специалисты. Ее описал в 1965 году Лемуан.
- Диффузный эндобронхит представляет собой процесс воспаления, который распространяется на слизистую поверхность всего бронхиального дерева. Чаще всего процесс локализуется сразу с обеих сторон (справа и слева).
- Диффузный частичный эндобронхит – воспаление распространяется на бронхиальные стенки ниже верхнедолевых отделов.
- Локальный или сегментарный эндобронхит – обычно, процесс воспаления затрагивает только одну ветвь и он ограничен четко сформированной локализацией либо справа, либо слева. Границы воспаления отчетливо видны.
В подобной классификации различают три степени интенсивности:
Первая степень – наблюдается незначительная отечность слизистой и размытость сосудистого и хрящевого рисунка. Секреция умеренная. Сегментарный эндобронхит чаще всего характеризуется именно этой степенью.
Вторая степень – отек и гиперемия четко выражены, бронхиальный просвет сужен, сосудистый рисунок отсутствует, рельеф хрящей сглажен. При контакте со слизистой наблюдается незначительная кровоточивость. Выделяемый секрет слизисто-гнойный.
Третья степень – хорошо заметен синюшно-багровый оттенок утолщенной слизистой стенок бронхов, отек сильно выражен, сосудистый рисунок отсутствует. Устья бронхов как сегментарных, так и долевых резко сужены. Наблюдается обильный вязкий гнойный секрет. Бронхоскопия затруднена.
По клиническому течению различают острый и хронический эндобронхит.
Симптомы катарального эндобронхита
 Кашель с активным отделением мокроты — один из общих признаков заболевания
Кашель с активным отделением мокроты — один из общих признаков заболевания
Признаками проявления катарального эндобронхита являются: высокая температура и изнуряющий кашель. Кашлевые спазмы исходят из глубины дыхательных путей и сопровождаются болезненными ощущениями в груди. Общее состояние организма ослаблено, проявляется сонливость и быстрая утомляемость, даже при незначительных нагрузках.
Первые несколько суток, когда заболевание развивается симптомы плохо выражены и носят незаметный характер. Это делает патологию опасной и не позволяет ее своевременно диагностировать.
К общим признакам эндобронхита относят:
- ринит;
- кашель с активным отделением мокроты;
- повышение температуры;
- общее недомогание;
- головная боль;
- повышенное слезотечение;
- покраснение слизистых оболочек глаз;
- озноб.
Так как бронхит носит бактериальный характер, это опасно для развития воспаления соединенных органов с дыхательными путями. Например, глаз. При ярко выраженном покраснении необходимо наблюдение окулиста на протяжении всего периода лечения.
Если лечение патологии слизистых бронхов отсутствует, катаральный бронхит приобретает хроническую форму. Этот тип, как правило, требует поддерживающей терапии всю жизнь пациента.
Диагностика и лечение бронхита
 Для диагностики проводится анализ мокроты. Если наблюдается катаральный тип бронхита, то результат лабораторного анализа покажет остатки эпителиальной ткани, а также повышенный уровень лейкоцитов.
Для диагностики проводится анализ мокроты. Если наблюдается катаральный тип бронхита, то результат лабораторного анализа покажет остатки эпителиальной ткани, а также повышенный уровень лейкоцитов.
Люди, проживающие в городах или районах с сильно загрязнённой окружающей средой, а также курящие, сильнее подвергаются опасности заболеть.
Диагностируется заболевание врачом-терапевтом. Если во время прослушивания грудной клетки слышны свистящие хрипы, то в этом случае воспалены альвеолы и мелкие бронхи. Если свистящих и хрипящих звуков нет, тогда процесс коснулся и крупных альвеол
Это начальный этап развития болезни, и важно в этот период правильно провести лечение. Потому что в ином случае есть опасность того, что разовьётся обструктивный катаральный хронический бронхит
О том, что болезнь перешла в хроническую форму, можно говорить, если есть следы патологии, которым больше двух недель.
Лечение бронхита этого типа включает в себя комплексную терапию. Необходимо избавиться от причины заболевания и от симптоматических проявлений.
Как правило, врачи назначают:
В первые пару дней болезни можно применять противокашлевое средство
Этот препарат смягчит навязчивый сухой кашель (Бронхитусен, Гликодин).
После этого кашель становится влажным, назначают препараты, которые разжижают мокроту и способствуют отхождению — муколитики (АЦЦ, Лазолван, Мукалтин).
Не важно — диффузный, одно- или двусторонний тип бронхита — противовирусные средства назначить необходимо не позднее двух дней с начала развития. Выписывают препараты трёх групп: купирующие размножение вируса, стимулирующие иммунитет, препараты с искусственным интерфероном.
При температуре от 38°С назначают жаропонижающие средства.
Если болезнь перешла в хроническую форму, выписывают бронхорасширяющие препараты.
При несвоевременном лечении возможен переход болезни в хронический катаральный эндобронхит
В этом случае назначаются антибиотики.
Нельзя совмещать применение муколитиков с противокашлевыми средствами. Таким образом образовывается застой мокроты.
Медикаментозное лечение иногда совмещают с фитотерапией. Медики применяют эти методики при хроническом бронхите. Используется в случае возвращения болезни, чтобы не перегружать организм.
Травы помогают бронхам расслабиться, улучшают и снижают болезненность процесса отхода мокроты.
Возможные осложнения при неправильном лечении
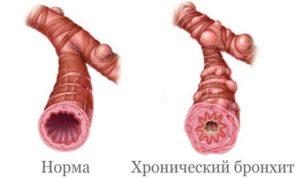 При несвоевременном его начале из-за поздней диагностики возникает хронический катаральный бронхит
При несвоевременном его начале из-за поздней диагностики возникает хронический катаральный бронхит
Осложнение возникают при неадекватном лечении или его отсутствии. Осложнения могут развиваться и при правильном лечении. При несвоевременном его начале из-за поздней диагностики возникает хронический катаральный бронхит.
Основные особенности эндобронхита:
- бронхиты часто повторяются. Каждая форма рецидивов проходит тяжелее и лечатся длительный период. Клиническая картина и течение изменений слизистых оболочек проходят агрессивно и интенсивно;
- последующие случаи катарального эндобронхита развиваются быстрее и возникают при переохлаждениях и сквозняках. Опасным является переохлаждение конечностей. При этом отмечается падение общего иммунитета у пациента и частые простудные заболевания;
- каждый последующий катаральный эндобронхит развивается более тяжело. Возникают гнойные формы и более обширное воспаление;
- острые формы катарального бронхита вызывают патологии сердечно-сосудистой системы. В частности, сердечную недостаточность и тахикардию.
Симптомы
 Симптоматика болезни напрямую зависима от формы, в которой она протекает. Любое катаральное воспаление слизистой бронхов сопровождается непродуктивным кашлем или же кашлем, при котором выделяется немного серозной мокроты
Симптоматика болезни напрямую зависима от формы, в которой она протекает. Любое катаральное воспаление слизистой бронхов сопровождается непродуктивным кашлем или же кашлем, при котором выделяется немного серозной мокроты
. Если эндобронхит гнойный, то человек жалуется на обильную гнойную мокроту, которая может быть даже с небольшой примесью крови. Температура тела в подобном случае повышена и ощущается общая слабость.
На симптомы большое влияние оказывает и распространённость патологического процесса. Самое тяжёлое течение наблюдается при двустороннем диффузном эндобронхите 1-3 степени тяжести. Гнойный секрет в бронхах доктор также может обнаружить и при иных патологиях дыхательных путей – туберкулёзе, бронхиальной астме, хроническом бронхите и абсцессе лёгкого.
При атрофической и гипертрофической форме самым явным признаком болезни является одышка
. Гипертрофическая форма нередко бывает у людей, которые болеют хроническим бронхитом, туберкулёзом или бронхиальной астмой. Атрофическая форма часто встречается у тех людей, которые работают на производстве с большим количеством пыли.
Диагностика
— Владимир Николаевич, клиническая картина всех видов бронхита с кашлем очень схожа с другими бронхолегочными заболеваниями и не только. Как правильно провести диагностику заболевания?
— Для подтверждения диагноза бронхит используют дифференциальный метод, при котором проводят сравнение схожих по симптоматике заболеваний и исключают не подходящие по определенным факторам. При этом острый и хронический вид болезни диагностируют с разными заболеваниями.
Дифференциальная диагностика острого бронхита, в первую очередь, проводится с пневмонией, так как оба заболевания имеют инфекционное происхождение и сопровождаются схожей клинической картиной обязательным симптомом кашля. Но при сравнительной диагностике опытный врач без труда отличит заболевания друг от друга.
Таблица № 2. Сравнительная симптоматика острого бронхита и пневмонии:
| Симптом | Пневмония | Острый бронхит |
| Хрипы | При пневмонии прослушиваются и влажные и сухие хрипы одновременно. | Острая заболевание сопровождается свистящими хрипами на выдохе. |
| гипертермия | Для пневмонии характерно резкое и скачкообразное повышение температуры тела с ознобом и лихорадкой. Гипертермическая реакция при воспалении легких достигает максимальных отметок в 40°С. | Гипертермия в пределах 38°-39°С. Иногда (при бактериальной этиологии бронхита) может достигать 40°С |
| Кровохаркание | Характерно | Не большая примесь кровяных прожилок в мокроте при наличии сильного надрывного кашля |
| Учащенное сердцебиение | Характерно | Отсутствует |
| Рентгенография | Из-за накопления жидкости в легочных тканях рентгенография показывает затемненные участки. | Патологий нет. В редких случаях усиление прикорневого рисунка легких. |
— Владимир Николаевич, с каким заболеванием проводят дифференциальную диагностику хронической формы бронхита?

Рентгенологическое исследование
— Дифференциальная диагностика бронхита хронической формы проводится с бронхиальной астмой. И в данной ситуации, даже, опытному врачу тяжело поставить диагноз, так как оба заболевания вызывают воспаление верхних отделов дыхательной системы и имеют хроническое течение. Они вызывают воспаление бронхов с нарушением вентиляционной способности легких, отечностью и спазмом слизистых оболочек.
Таблица № 3. Сравнительная симптоматика хронического бронхита и бронхиальной астмы:
| Симптом | Астма | Бронхит |
| Кашель | Сильный приступообразный характер, без выделения мокроты. | Начальная стадия бронхита хронической формы сопровождается непродуктивным, сухим кашлем, с минимальным отхождением мокроты или с полным ее отсутствием. При дальнейшем прогрессировании заболевания сухой кашель трансформируется во влажный с выделением мокроты. |
| Выделение бронхиальной слизи | Мокрота полностью отсутствует | Обильное отхождение мокроты и в зависимости от стадии заболевания она имеет разную консистенцию и цвет. |
| Гипертермия | Отсутствует | Наблюдается при обострениях, в пределах минимальных значений 37°-37,5°С |
| Отдышка | Постоянно | Наблюдается при запущенных стадиях заболевания. |
| Удушье | Да | Нет |
— С какими еще заболевания проводят сравнительный диагноз?
— ОРВИ, туберкулез, коклюш, рак легкого, бронхоэктактическая болезнь.
— Что такое бронхитический синдром?
— Бронхитический синдром – это клиническая картина большинства бронхолегочных заболеваний с наличием кашля, который может сопровождаться отхождением мокроты или быть сухим и не продуктивным. Также эта формулировка включает в себя определенные изменения дыхания, которые слышны при аускультации – дыхательные шумы, наличие характерных хрипов.
— Каким заболеваниям присущ бронхитический синдром?
— Это могут быть любые заболевания органов дыхания, как хронического, так и острого течения.
Симптоматика

При болезни 1 степени страдают верхние слои бронхов, поэтому в острой форме она протекает легко, без осложнений, при условии своевременного и качественного лечения.
Пациента беспокоят следующие симптомы:
- озноб;
- насморк;
- повышенная температура тела;
- тошнота и рвота;
- кашель;
- вялость, сонливость, отсутствие аппетита.
Могут наблюдаться осиплость голоса, одышка, затрудненное дыхание, хрипы и свисты при дыхании, головная и мышечная боль.
Особенности кашля зависят от формы заболевания. При остром бронхите в первые дни наблюдается сухой, надоедливый кашель. Затем он переходит во влажный, с обильной мокротой прозрачного или белого цвета.
При хронической форме кашель в основном бывает сухой в утренние часы, возможно отделение небольшого количества мокроты белого цвета.
При запущенной форме, если у пациента двухсторонний бронхит, возможно появление гнойного экссудата, зеленой мокроты.
Причины заболевания
Медики уверяют, что большая часть атрофических бронхитов вызывается неблагоприятными экологическими ситуациями в городах, где проживают люди.
То есть, если в городе есть большое количество промышленных предприятий и заводов, которые ежедневно в атмосферу выпускают промышленные пары и выбросы, то у человека, дышащего этим воздухом, на 40% повышается риск появления атрофического бронхита из-за закупорки и загрязнения бронхо-легочной системы отравленными веществами и испарениями.
Также спровоцировать появление данного заболевания может:
- Работа с вредными химическими веществами.
- Постоянный контакт с пылью (особенно от бетона).
- Злоупотребление курением.
- Нарушение кровоснабжения органа.
- Малоподвижный образ жизни.
- Пониженный иммунитет.
- Дефицит витаминов.
Атрофический бронхит у человека может появиться как следствие такого заболевания, как обструктивный бронхит (спазматический бронхит, сопровождающийся скапливанием в бронхах большого количества слизи) или бронхоэктатическая болезнь (хронический нагноительный процесс в бронхо-легочной системе).
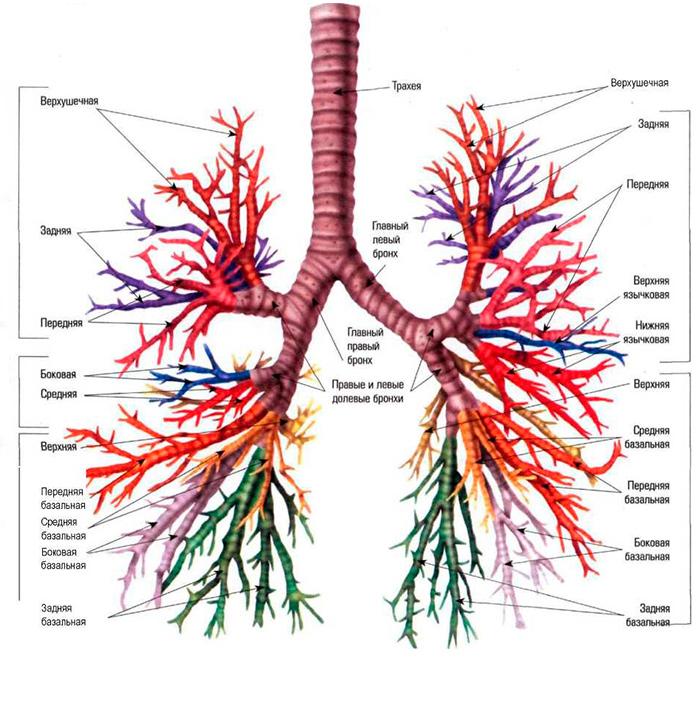
Строение бронхиального ствола человека
Также причинами появления атрофического бронхита может стать:
- ОРВИ (заболевание, поражающее верхние дыхательные пути).
- Пневмония (воспаление легких).
- Пневмокониоз (развитие фиброзного процесса в легких).
Больше 30% случаев заболеваний являются следствием воздействия аллергенов. Например, если у человека имеется аллергия на пыль, пыльцу, шерсть и человек постоянно контактирует с аллергенами, то постепенно слизистая оболочка будет раздражаться и в итоге у человека начнется развитие атрофического бронхита.
Раздражать слизистую может постоянное вдыхание чересчур сухого воздуха.
Симптомы атрофического бронхита
Симптомы атрофического бронхита сильно разнятся от степени развития заболевания, также от его формы.
Степени развития первичного атрофического бронхита:
Первая стадия
На первой стадии развития недуга у человека проявляется болевой синдром в спине в области лопаток.
Боль носит щемящий и ноющий характер, иногда возможны спазмы.
Также первая стадия развития сопровождается сухим кашлем и общей слабостью.
У человека повышается потоотделение (особенно в ночное время суток).
Вторая стадия
На второй стадии сухой кашель переходит во влажный. Многие люди данный переход расценивают как выздоровление, но это не так.
Данная ситуация указывает на частичную перестройку эпителия. Наряду с кашлем у человека резко повышается температура тела до 39 -40 градусов, начинает болеть голова.
Третья стадия
Третья стадия характеризуется снижением температуры тела до 37 градусов и выше. Субфебрильная температура тела держится очень продолжительное время.
Это указывает на развитие воспалительного процесса. Также у больного явно проявляются боли в спине и груди. Обычно болезнь переходит в третью стадию через 2 – 3 недели.
Достаточно редко атрофический бронхит сопровождается чиханием или насморком.

Сильный кашель один из симптомов атрофического бронхита
Обычно данные симптомы появляются на первых двух неделях развития недуга, а затем сами пропадают.
Хроническая форма заболевания – это диффузный атрофический бронхит, который сопровождается поражением бронхов с обеих сторон.
Для диффузного двухстороннего атрофического бронхита характерны такие симптомы, как:
- Сильный затяжной кашель.
- Выделение гнойно-слизистой мокроты во время кашля.
- Прогрессирующая одышка.
- Хрипы в грудной клетке.
- Повышенная утомляемость.
- Общая слабость.
Главная опасность двухстороннего атрофического бронхита заключается в том, что болезнь может протекать без повышенной температуры тела, поэтому многие заядлые курильщики воспринимают сильный кашель отдышку, как следствие от длительного курения.
Диагностика патологии
Диагностика атрофического бронхита осуществляется только врачом-пульмонологом.
Врачебная диагностика атрофического бронхита
Для постановки диагноза применяются такие методы, как:
- Эндоскопия (осмотр бронхов при помощи эндоскопа).
- Рентгенография легких.
- Бронхоскопия (исследование просвета и слизистой бронхов)
- Биопсия (исследование кусочка бронхов).
- Спирометрия (измерение объёмных показателей дыхания).
Лечение заболевания
Для лечения атрофического бронхита применяются медикаменты, таких групп:
- Антибактериальные средства.
- Иммуностимуляторы.
- Антигистаминные препараты.
- Поливитамины.
- Бронходилататоры.
Таблица: препараты, применяемые для лечения
Методы диагностики
Основным методом диагностирования эндобронхита является проведение бронхоскопии. Она помогает определить течение и степень заболевания, а также назначить правильную схему лечения. С помощью бронхоскопии оценивают состояние бронхов и их слизистых оболочек.
Бронхоскопия — это исследование бронхиального дерева с помощью метода эндоскопической визуализации с использованием оптического аппарата гибкого или жесткого бронхоскопа.
Данный метод назначают при симптомах:
- длительный и непроходящий кашель;
- кровотечения из области дыхательной системы;
- затрудненность дыхания;
- возможность онкологических процессов;
- необходимость в получении материала и проведении биопсии;
- прямое введение медикаментов в дыхательную систему.
Проведение бронхоскопии обосновано в случаях, когда рентгенографические исследования не дают полной картины, а другие симптомы неоднозначны. Но в некоторых случаях проведение данного метода обследования противопоказано.
- психиатрические расстройства;
- бронхиальная астма в обостренной форме;
- повышение артериального давления.
Также возможно применение:
- рентгенография;
- МРТ и КТ;
- биохимическое исследование мокроты.

Эндобронхит: что это такое, основные симптомы, методы лечения, осложнения и профилактика
Эндобронхит — заболевание дыхательной системы, при котором преимущественно поражаются мелкие бронхи.
Диагностика этой патологии затруднена в связи с отсутствием яркой симптоматики, стертостью клинической картины и многообразием этиологических факторов.
Об эндобронхите можно сказать, что это такое заболевание, которое встречается намного реже бронхита и требует более тщательного обследования.
Эндобронхит
Стенка бронхов состоит из 3 слоев. Бронхиту свойственно поражение их всех — слизистой оболочки, мышечной стенки и наружной (адвентициальной).
Бронхит в большинстве случаев протекает остро и диагностируется на основе жалоб, клинической картины и данных физикального обследования (аускультации).
Однако при более ограниченном вовлечении в процесс дыхательных путей (например, при эндобронхите) этих сведений для постановки диагноза будет недостаточно.
https://youtube.com/watch?v=EuUGd2E80Pg
Что же такое эндобронхит? Это воспалительное поражение внутреннего слоя бронхов — слизистой оболочки, при котором выявляется ряд изменений: отек, гиперемия за счет полнокровности кровеносных сосудов и нарушение нормального выделения и эвакуации слизистого секрета.
Причины развития эндобронхита
Эндобронхит в основном является вторичным заболеванием, возникающим на фоне воспаления оболочек дыхательных путей, и поэтому зачастую имеет хроническое течение.
Сначала развивается катаральный эндобронхит, а при отсутствии лечения и присоединения инфекции — гнойный.
Возникновению этой патологии способствуют следующие факторы:
- заболевания верхних и нижних дыхательных путей, особенно имеющие тенденцию к хронификации;
- курение на протяжении длительного времени;
- работа на производстве, предполагающая постоянный контакт с агрессивными испарениями и газами;
- аллергические реакции;
- переохлаждение;
- неадекватная терапия заболеваний, приводящая к их переходу в хроническую форму и появлению осложнений.
Симптомы эндобронхита
Клиническая картина заболевания имеет стертый характер, что обусловлено хронизацией процесса, и складывается из сочетания следующих симптомов:
- неспецифические проявления (слабость, снижение работоспособности, общее недомогание);
- отек и гиперемия слизистой приводят к обструктивными процессам в бронхах и последующему затруднению отхождения мокроты;
- субфебрильная температура тела;
- постоянный кашель;
- затруднение дыхания, дыхательная недостаточность.
Симптоматика меняется в зависимости от типа эндобронхита, отличается и характер отделяемого экссудата.
Атрофический эндобронхит характеризуется снижением слизеобразующей и защитной функции бронхов. Это приводит к появлению сухого кашля, а в последующем к присоединению вторичной инфекции и развитию гнойного воспаления.
При катаральной форме наблюдается кашель с отхождением серозной мокроты. Гнойному эндобронхиту свойственно отделение мокроты с содержанием гноя (зеленого цвета).
Методы диагностики
Диагностика эндобронхита затруднена в связи с отсутствием объективных лабораторных и инструментальных методов, позволяющих диагностировать патологию на ранней стадии.
Состояние слизистой оболочки изучают с помощью фибробронхоскопии. Также параллельно исследуют бронхиальную слизь и проводят цитологический анализ мокроты.
Бронхоскопия не является рутинным методом диагностики и проводится при наличии показаний.
Помимо инструментальных методов, активно используются и лабораторные. В условиях стационара и поликлиники проводят следующие исследования:
- анализ крови (клинический и биохимический) для оценки общего состояния пациента и выявления сопутствующей патологии;
- бактериологический анализ мокроты для проведения адекватной антибактериальной терапии;
- определение в крови пациента антител к возбудителям заболевания (ПЦР-анализ).
Профилактика заболевания
Профилактика бронхита основывается на следующих принципах:
- своевременное выявление и лечение хронических заболеваний органов дыхательной системы;
- рациональное, сбалансированное и полноценное питание;
- лечение хронических заболеваний других жизненно важных органов и систем;
- борьба с вредными привычками (курение, злоупотребление алкогольными напитками);
- ограничение воздействия патогенных факторов (ядовитые испарения, аэрополлютанты);
- людям, входящим в группу риска по развитию бронхита, рекомендовано санаторно-курортное лечение;
- диспансеризация по месту работы на промышленных предприятиях с целью выявления первичного поражения верхних и нижних дыхательных путей.